COVID-19, uno sforzo scientifico globale senza precedenti: dalle origini del virus ai vaccini, cosa sappiamo un anno dopo
42 min letturadi Angelo Romano e Andrea Zitelli | Visualizzazione grafica: Sauro Magrini
È il 30 dicembre 2019 quando l'oftalmologo Li Wenliang, che lavorava presso il Wuhan Central Hospital, diffonde per primo informazioni su infezioni polmonari sospette di tipo SARS nella città della Cina centrale.
Li Wenliang condivide la notizia sulla piattaforma social WeChat con i colleghi di diversi ospedali della città. La polizia lo ferma e lo ammonisce per "aver fatto commenti falsi su Internet", ma un'inchiesta ufficiale lo scagionerà. Li Wenliang morirà a causa della COVID-19 il 6 febbraio 2020.
Leggi anche >> La storia di Li Wenliang
Il 5 gennaio un team guidato dal professor Yong-Zhen Zhang dell'Università Fudan di Shanghai riesce a sequenziare il codice genetico del virus. Il processo ha richiesto circa 40 ore. Dopo aver analizzato il codice, Zhang comunica al Ministero della Salute la notizia che da lì a poco sconvolgerà il mondo intero: l'agente patogeno è un nuovo coronavirus simile al SARS, il virus mortale che ha scatenato un'epidemia nel 2003.
Il governo cinese, però, impone un embargo sulle informazioni sull'epidemia, Zhang e i suoi colleghi non sono autorizzati a pubblicare il codice. Ma il tentativo di controllo delle informazioni non regge. L'8 gennaio viene diffusa la notizia sulla natura dell'agente patogeno, confermata il giorno dopo dalle autorità cinesi.
Eddie Holmes, un biologo evoluzionista presso l'Università di Sydney e un collaboratore di Zhang, lo chiama per convincerlo a rendere pubblica la sua scoperta, secondo la ricostruzione del Guardian. Zhang in quel momento era in volo verso l’Australia, l'11 gennaio, il giorno in cui la Cina annuncia la sua prima morte ufficiale per infezione, Holmes pubblica la sequenza sul sito web virological.org. È stata una decisione cruciale per i ricercatori di tutto il mondo.
È, come sottolinea il Guardian, l'inizio di uno sforzo globale straordinario e senza precedenti per testare, trattare e infine vaccinare contro la COVID-19: “Come ha detto uno scienziato: negli ultimi 11 mesi è stato fatto probabilmente il lavoro di 10 anni”. Ora, alla fine di dicembre, ci sono più di 82 milioni di casi segnalati in tutto il mondo e quasi 2 milioni di vittime.
Dalle origini del virus ai vaccini, in questa panoramica ripercorriamo cosa sappiamo, cosa è stato scoperto fino a oggi e quanto è progredita la scienza e la medicina nella lotta contro SARS-CoV-2.
L’origine del nuovo coronavirusQuali sono i test diagnostici utilizzati in Italia
Come ci si contagia
I sintomi della malattia, i casi di Long Covid, le possibilità di reinfezione
Quali sono le terapie per la COVID-19
Mascherine: tipologie ed efficacia
I contagi dei bambini e degli adolescenti
Scuola e contagi
I vaccini anti-COVID
La pandemia di COVID-19 potrebbe non essere necessariamente la “big one”
L’origine del nuovo coronavirus
A marzo, l’Organizzazione Mondiale della Sanità (OMS) ha dichiarato ufficialmente la pandemia del nuovo coronavirus. Mentre si cercava di conoscere le caratteristiche di SARS-CoV-2 e capire le dinamiche attraverso le quali avveniva il contagio e le sintomatologie della malattia che provocava, ci si è interrogati sull’origine del nuovo coronavirus: dove, come e quando si è generato?
La ricerca dell’origine di SARS-CoV-2 si è immediatamente politicizzata ed è andata oltre un piano strettamente di ricerca, vedendo protagoniste altre figure provenienti da ambienti politici, militari, di intelligence che hanno alimentato su scala mondiale la tesi che il nuovo coronavirus sia stato creato in un laboratorio cinese e disperso, per errore o negligenza, e sostenuto che il governo cinese avesse tenuto nascosto quello che sapeva. Altri hanno dato la colpa invece agli Stati Uniti o alla Francia.
La questione di come, dove e quando ha avuto origine il virus è ancora dibattuta. Sostanzialmente, sono state tre le ipotesi avanzate:
- L’origine naturale del virus, trasmessosi attraverso un salto di specie dai pipistrelli all’uomo passando per un animale intermedio (per gli esperti lo scenario più attendibile);
- La realizzazione del nuovo coronavirus in laboratorio, sfuggito poi per errore;
- La tesi della fuoriuscita dal biolaboratorio ad alta sicurezza, il Wuhan Institute of Virology (WIW), in Cina, che stava studiando un virus di origine naturale nei pipistrelli per prevenire eventuali nuove pandemie dopo la diffusione della SARS circa 20 anni fa.
Gli esperti concordano nel sostenere che lo scenario più attendibile sia quello dell’origine naturale del virus anche se probabilmente non riusciremo mai a tracciare l’intera catena di trasmissione. L’analisi del genoma virale del coronavirus – che permette di ricostruire l’evoluzione del patogeno individuando cluster associabili a un tempo e un luogo specifici e anche di capire meglio le sue dinamiche di trasmissione – consente di dire che SARS-CoV-2 è un virus di origine animale, non disegnato a tavolino in laboratorio, probabilmente l’evoluzione di un coronavirus dei pipistrelli (è stata riscontrata una omologia di sequenza dell'89% con un altro coronavirus chiamato SL-CoVZC45, isolato in alcuni pipistrelli della città di Zhoushan) saltato nell’uomo attraverso un ospite intermedio, forse il pangolino. Ma non ci sono certezze su quale possa essere stato l’ospite intermedio. Come scoperto di recente, anche alcuni mustelidi, come furetti e visoni, sono molto suscettibili al coronavirus.
Al momento non è possibile escludere con certezza l’ipotesi che gli scienziati cinesi stessero studiando un coronavirus naturale che poi è fuoriuscito dal laboratorio, per quanto tale scenario sia tutto da verificare, mentre è priva di fondamento la tesi della realizzazione in laboratorio del virus e che SARS-CoV-2 sia stato geneticamente modificato. A settembre, la virologa cinese Li-Meng Yan, ha provato a ridare credito alla tesi della realizzazione in laboratorio di SARS-CoV-2, arrivando a sostenere in un articolo che il virus è stato deliberatamente creato e diffuso. Ma, a un'analisi scientifica attenta, l'articolo è risultato pieno di lacune e debolezze, i riferimenti bibliografici citati non erano scientificamente attendibili, con teorie, interi periodi, grafici e alcune righe copiate parola per parola da un post di un blogger anonimo presente su G News, un sito web collegato a Steve Bannon, personaggio di spicco dell'ultradestra americana, ex consigliere di Donald Trump.
Anche la cronologia della trasmissione del virus è sfocata. Il primo caso finora confermato in Cina risale al 17 novembre 2019, più di un mese prima delle polmoniti segnalate a Wuhan, mentre l’analisi di migliaia di genomi fissa per ora i primi contagi tra ottobre e inizio dicembre. Il mercato di Wuhan potrebbe aver agito da amplificatore delle infezioni che si sono poi diffuse in modo rapido e massiccio. Per quanto riguarda l'Italia, secondo uno studio dell'Istituto Superiore di Sanità (ISS) sulle acque reflue, il virus era in circolazione nel nostro paese già a dicembre 2019. A metà novembre, uno studio dell’Istituto Tumori di Milano e dell’Università di Siena – pubblicato su Tumori Journal, la rivista dell’Istituto, a prima firma del direttore Giovanni Apolone – ha sostenuto di poter provare che il nuovo coronavirus circolava in Italia già dall’estate 2019. Tuttavia, diversi esperti hanno espresso riserve sulla robustezza dei dati dello studio. In un comunicato stampa, gli autori della ricerca hanno difeso la solidità delle analisi, pur ammettendo che «si tratta di una prima dimostrazione» e che i dati «dovranno essere confermati da altre analisi».
Ai primi di gennaio, una missione dell’OMS andrà in Cina per effettuare indagini e ricerche sull'origine del contagio, esaminando i campioni umani e animali raccolti dai ricercatori cinesi nella prima fase dello studio. “Non andremo in Cina per trovare un colpevole”, ha dichiarato il biologo Fabian Leendertz del Robert Koch Institute tedesco, tra gli esperti che partiranno per Wuhan. “Si tratta di cercare di capire cosa è successo e poi vedere se, sulla base di questi dati, possiamo provare a ridurre il rischio di nuove pandemie in futuro”.
Quali sono i test diagnostici utilizzati in Italia
A gennaio scienziati cinesi pubblicano il genoma del virus e l'OMS chiede a un team di Berlino di sviluppare un test diagnostico sulla base di quella informazione. Il test sarà pronto pochi giorni dopo e l'OMS pubblica un modello che qualsiasi laboratorio al mondo può copiare per riprodurre il test.
Un documento ufficiale dell’Istituto Superiore di Sanità (ISS) e del Ministero della Salute, aggiornato a fine ottobre, fa chiarezza su quali sono i test utilizzati ad oggi nel nostro paese per individuare la positività di una persona al nuovo coronavirus.
I test possono essere suddivisi in tre gruppi: il tampone molecolare, quello antigenico rapido e i test sierologici.
Test molecolare. Il test molecolare si basa sulla tecnica della reazione a catena della polimerasi inversa che rileva il genoma (Rna) del virus SARS-CoV-2 nel campione biologico prelevato dalle persone mediante un tampone nasofaringeo. L’Istituto Superiore di Sanità spiega che questo test viene considerato il test di riferimento internazionale “per sensibilità e specificità ed è in grado di rilevare il patogeno anche a bassa carica virale in soggetti sintomatici, pre-sintomatici o asintomatici”. Per la complessità della metodica utilizzata, la rilevazione del nuovo coronavirus viene eseguita esclusivamente in laboratori specializzati di riferimento regionali o dai laboratori autorizzati da quest’ultimi. Il risultato può essere ottenuto in un tempo minimo che va dalle 3 alle 5 ore ma, per questioni legate a situazioni organizzative e logistiche, può anche richiedere 1-2 giorni.
Test antigenico rapido. Da diversi mesi sono stati sviluppati anche nuovi tipi di test che forniscono risultati più rapidamente (30-60 minuti), con un minor costo e senza la necessità di personale specializzato in laboratori. Si tratta dei test antigenici rapidi, ritenuti molto utili per uno screening rapido di numerose persone. Ad esempio, ad agosto e a settembre, il Ministero della Salute ha dato il via libera al loro utilizzo negli aeroporti e come strumento di prevenzione nell’ambito del sistema scolastico.
Analogamente ai test molecolari, si legge nel rapporto, i test antigenici “sono di tipo diretto, ossia valutano direttamente la presenza del virus nel campione clinico. A differenza dei test molecolari, però, quelli antigenici rilevano la presenza del virus non tramite il suo acido nucleico ma tramite le sue proteine (antigeni)”. “Questi test – continua il documento dell’ISS – contengono come substrato anticorpi specifici in grado di legarsi agli antigeni virali di SARS-CoV-2 e il risultato della reazione antigene-anticorpo può essere direttamente visibile a occhio nudo o letto mediante una semplice apparecchiatura senza la necessità di essere effettuato in un laboratorio”.
Bisogna ricordare che un test rapido può risultare negativo “se la concentrazione degli antigeni è inferiore al limite di rilevamento del test (per esempio se il prelievo è stato eseguito troppo precocemente rispetto all’ipotetico momento di esposizione) o se il campione è stato prelevato, trasportato o conservato impropriamente. Per questo, i produttori di tali kit evidenziano che un risultato negativo del test non esclude la possibilità di un’infezione da SARS-CoV-2 e la negatività del campione, a fronte di forte sospetto di COVID-19, dovrebbe essere confermata mediante test molecolare”.
L’ISS, lo scorso 4 novembre, ha specificato inoltre che “purtroppo, fino ad oggi non vi sono sufficienti studi pubblicati che, a fronte di contesti specifici e di una ampia casistica, forniscano indicazioni sulla sensibilità (ndr, capacità del test di risultare positivo se applicato a un “infetto”) e specificità (ndr, capacità di risultare negativo se applicato a un “non infetto”) di questi test rapidi in tutte le situazioni. Allo stato attuale, i dati disponibili dei vari test per questi parametri sono quelli dichiarati dal produttore: 70-86% per la sensibilità e 95-97% per la specificità”. L’OMS e il Centro europeo per la prevenzione e il controllo delle malattie (ECDC) concordano sul fatto che i requisiti minimi di prestazione dei test antigenici rapidi devono prevedere una sensibilità maggiore-uguale all’80% e una specificità maggiore-uguale al 97%.
Il 18 dicembre la Commissione europea ha adottato una proposta di raccomandazione del Consiglio europeo relativa a un quadro comune per l'uso, la convalida e il riconoscimento reciproco dei test antigenici rapidi. “Dall'inizio della pandemia di COVID-19 i test diagnostici sono in rapida evoluzione, a dimostrazione del ruolo centrale che svolgono nel contenimento dei focolai. Le raccomandazioni formulate dalla Commissione garantiranno uniformità a livello dell'UE in relazione all'uso, alla convalida e al riconoscimento dei test antigenici rapidi”, scrive Quotidiano Sanità.
Al riguardo, Stella Kyriakides, Commissaria per la Salute e la sicurezza alimentare, ha dichiarato: «I test antigenici rapidi offrono velocità, affidabilità e risposte rapide per isolare i casi di COVID-19, un aspetto cruciale per rallentare la diffusione della pandemia. Per tenere sotto controllo il virus, dobbiamo parallelamente incrementare la capacità di effettuare test. Per contribuire a questi sforzi, abbiamo firmato un contratto per sostenere gli Stati membri con oltre 20 milioni di test rapidi».
In Italia, ha detto a Repubblica lo scorso 15 dicembre Paolo D’Ancona, epidemiologo dell’ISS, «ci sono Regioni, come il Veneto, che più o meno fanno ormai un numero di test di questo tipo simile a quello dei tamponi. Anche nel Lazio accade la stessa cosa: ogni giorno vengono fatti 15mila tamponi molecolari e 15mila antigenici, tra i quali si contano anche quelli effettuati presso i privati. Il test, a seconda della Regione, può essere usato per gli screening oppure per le diagnosi». Questi test però ad oggi non vengono identificati nel bollettino nazionale quotidiano del Ministero della Salute che tiene conto dei tamponi molecolari giornalieri effettuati nel paese per individuare le persone positive. Il 22 dicembre la Regione Piemonte ha comunicato però che il Ministero della Salute intende preparare una circolare per riallineare il report nazionale con i dati comprensivi dei test antigenici realizzati ogni giorno dalle Regioni.
Test salivare. Recentemente, spiega il Ministero della Salute, sono stati realizzati anche test che utilizzano la saliva come campione da analizzare. Questi test sono di tipo molecolare (rilevano cioè la presenza nel campione dell’RNA del virus) e di tipo antigenico. I test salivari si prestano difficilmente allo screening rapido di numerose persone perché richiedono un laboratorio attrezzato.
Test sierologico. Infine ci sono i test sierologici che individuano la presenza di anticorpi nel sangue che si generano dopo che una persona è entrata in contatto con il nuovo coronavirus. Questi test possono quindi rilevare l’esposizione al virus SARS-CoV- 2, ma “non sono in grado di confermare o meno una infezione in atto”, poiché l’assenza di anticorpi non esclude la possibilità di un’infezione alle prime fasi. Per questo motivo, nel caso in cui questo test dia un risultato positivo, è necessario avere una conferma tramite il tampone molecolare.

Come ci si contagia
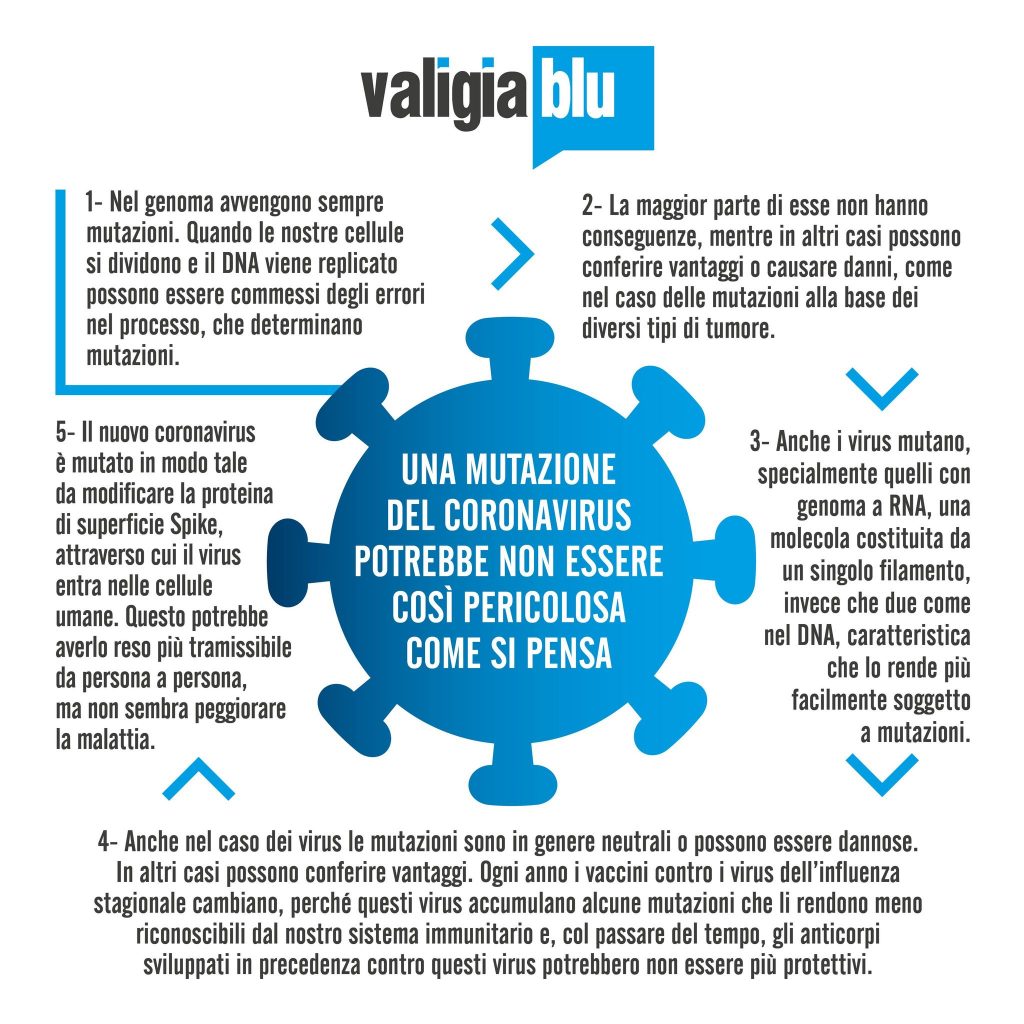
I coronavirus sono una vasta famiglia di virus noti per causare malattie che vanno dal comune raffreddore a malattie più gravi come la Sindrome Respiratoria Mediorientale (MERS) e la Sindrome Respiratoria Acuta Grave (SARS). Sono virus RNA a filamento positivo, con aspetto simile a una corona al microscopio elettronico. Il nuovo coronavirus utilizza la proteina di superficie S ("spike") per agganciarsi ai recettori delle cellule degli esseri umani e replicarsi. Di recente sono state rilevate delle mutazioni nel Regno Unito e in Sudafrica proprio della proteina "spike" che potrebbero averlo reso più trasmissibile da persona a persona, ma al momento non sembra più letale.
Le attuali evidenze suggeriscono che il nuovo coronavirus si diffonde da persona a persona in modo diretto e indiretto (attraverso oggetti o superfici contaminati), sebbene per le autorità sanitarie di diversi paesi quest’ultimo sia un caso poco probabile.
In modo diretto, il virus può diffondersi in piccole particelle liquide attraverso secrezioni dalla bocca o dal naso (saliva, secrezioni respiratorie o goccioline droplet) quando una persona infetta tossisce, starnutisce, parla, canta o respira pesantemente. Queste particelle liquide sono di dimensioni diverse: vanno da “goccioline respiratorie” più grandi ad “aerosol” più piccoli. Le prove attuali suggeriscono che il modo principale in cui il virus si diffonde è attraverso le goccioline respiratorie tra le persone che sono a stretto contatto (distanza inferiore di 1 metro) tra loro.
[5/10] Ahora también sabemos que gritar o cantar en un espacio cerrado genera un alto riesgo de contagio. Al hablar a pleno pulmón se lanzan 50 veces más partículas cargadas de virus que cuando estamos en silencio. Estos aerosoles, si no se diluyen con ventilación, se concentran pic.twitter.com/UnCYbvXFxD
— EL PAÍS (@el_pais) October 25, 2020
La trasmissione per aerosol può avvenire in ambienti specifici, in particolare spazi interni, affollati e non adeguatamente ventilati, dove le persone infette trascorrono lunghi periodi di tempo con altri, come ristoranti, lezioni di fitness, discoteche, luoghi di lavoro e di culto e in ospedale.
[1/7] La covid se contagia por el aire, sobre todo en interiores, y los científicos reconocen ya abiertamente el papel de los aerosoles en la pandemia. En EL PAÍS hemos recreado tres ambientes habituales para ver cómo funcionan estos contagios y, sobre todo, cómo evitarlos pic.twitter.com/Z2esKOPch1
— EL PAÍS (@el_pais) October 25, 2020
Il virus può diffondersi anche in modo indiretto, dopo che le persone infette starnutiscono, tossiscono o toccano superfici o oggetti, come tavoli, maniglie e corrimano. Altre persone possono essere contagiate toccando queste superfici contaminate e poi portando le mani agli occhi, al naso o alla bocca senza aver prima lavato le mani.
Quando si trasmette il virus. Allo stato attuale sappiamo che indipendentemente dal fatto che abbiano o meno sintomi, le persone infette possono essere contagiose e il virus può diffondersi da loro ad altri contatti. Gli studi mostrano che le persone infette sembrano essere più contagiose poco prima che sviluppino i sintomi (circa due giorni prima) e all'inizio della loro malattia. Le persone che sviluppano una malattia grave possono essere infettive più a lungo, mentre – riporta l’OMS – non è ancora chiaro con quale frequenza il virus sia trasmesso da chi non sviluppa mai i sintomi. Sulla contagiosità degli asintomatici sono necessarie ulteriori ricerche.
Gli aspetti da chiarire. 1) Il ruolo delle diverse vie di trasmissione (attraverso goccioline droplet di differenti dimensioni, il contatto fisico, le superfici e la trasmissione aerea in assenza di procedure che generano aerosol); 2) La concentrazione di virus necessaria per la trasmissione; 3) Le caratteristiche delle persone e delle situazioni che facilitano la superdiffusione; 4) I fattori specifici che determinano la trasmissione asintomatica e presintomatica; 5) La proporzione di tutte le infezioni trasmesse da individui asintomatici e presintomatici.

I sintomi della malattia, i casi di Long Covid, le possibilità di reinfezione
Al virus è stato dato il nome di SARS-CoV-2, ovvero "Sindrome respiratoria acuta grave coronavirus 2". Secondo il gruppo di esperti incaricato di studiare il nuovo ceppo di coronavirus, il virus è fratello di quello che ha provocato la SARS e per questo motivo è stato chiamato SARS-CoV-2. Tuttavia, si tratta di virus diversi. La malattia provocata dal nuovo coronavirus è stata chiamata, invece, “COVID-19” (dove "CO" sta per corona, "VI" per virus, "D" per disease e "19" indica l'anno in cui si è manifestata).
All’inizio si pensava che una minoranza delle persone infette sviluppasse una polmonite atipica e avesse bisogno di un supporto respiratorio, mentre la maggioranza non andasse oltre una combinazione di tosse, febbre e fiato corto che scompariva nel giro di un paio di settimane. Invece, COVID-19 si sta rivelando una malattia molto più complessa con sintomi, spesso duraturi, che possono andare dalle irritazioni alla pelle all’interessamento dei sistemi cardiovascolare e cerebrale.
Questo perché, spiegava in un articolo su Nature David Cyranoski, a differenza dei suoi parenti stretti (come SARS e MERS), SARS-CoV-2 può facilmente attaccare le cellule umane in più punti e, una volta entrato nell’uomo, il virus utilizza un arsenale diversificato di molecole in grado di colpire in modi molto diversi.
Mentre i coronavirus che causano i raffreddori comuni attaccano facilmente il tratto respiratorio superiore, MERS e SARS hanno più difficoltà a colpire quella parte ma riescono a infettare le cellule dei polmoni. SARS-CoV-2 riesce a entrare nel corpo umano in entrambi i modi. E questo, potrebbe spiegare anche perché i pazienti di COVID-19 hanno esperienze di malattia così diverse. Il virus può iniziare nella gola o nel naso, producendo una tosse e facendo perdere il gusto e l'olfatto, per poi finire lì. Oppure potrebbe arrivare fino ai polmoni, debilitandoli.
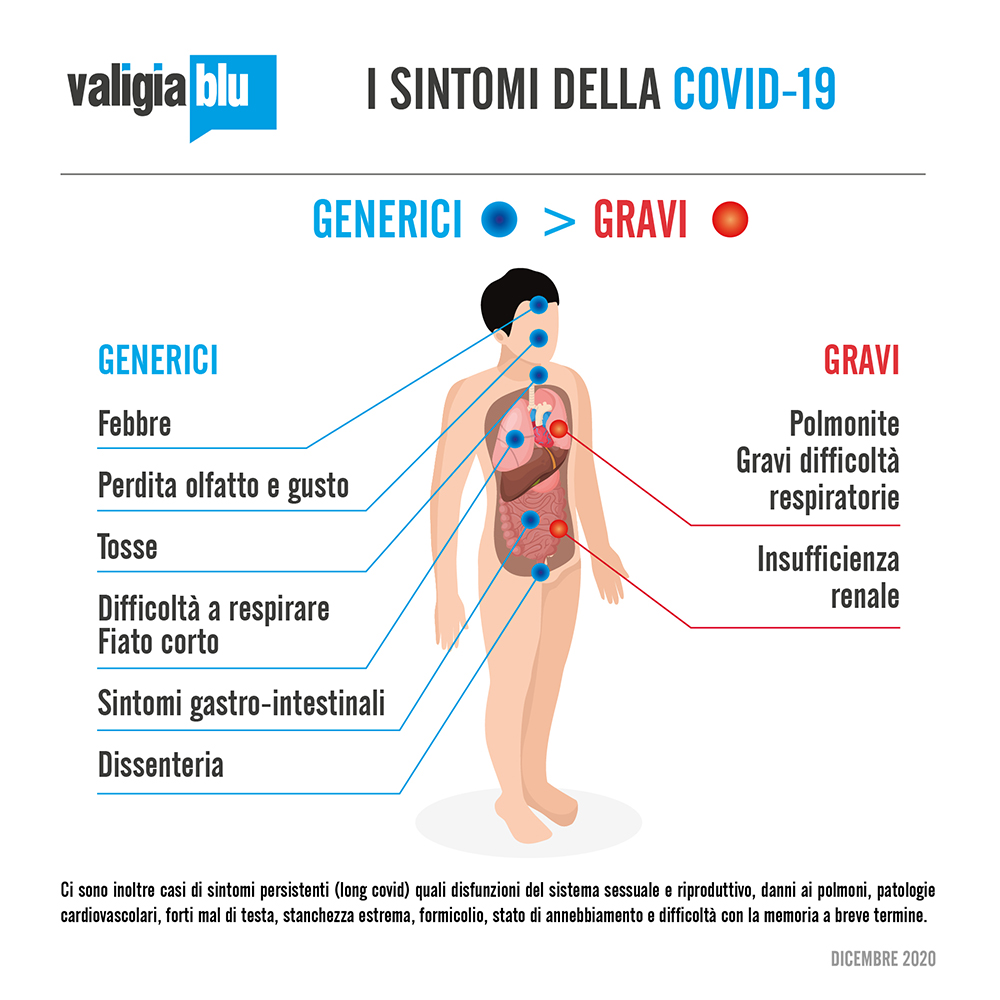
L’infezione può manifestarsi in modi molto diversi. Si va dall’assenza di sintomi a forme della malattia più o meno seria. I sintomi più comuni sono febbre, tosse, mal di gola, mal di testa, naso che cola, debolezza, affaticamento, dolori muscolari, diarrea (soprattutto nei bambini) e perdita improvvisa o diminuzione dell’olfatto e del gusto. Nei casi più gravi, un’infezione da SARS-CoV-2 provoca polmoniti, insufficienza respiratoria e può innescare una risposta immunitaria eccessiva, nota come tempesta di citochine, che può portare a insufficienze multiple e alla morte. Il virus può anche infettare l'intestino, il cuore, il sangue, lo sperma (come avveniva anche con MERS), gli occhi e probabilmente il cervello. I danni ai reni, al fegato e alla milza osservati nelle persone con COVID-19 suggeriscono che il virus possa essere trasportato nel sangue e infettare vari organi o tessuti.
Le persone anziane di età superiore ai 70 anni e quelle con patologie preesistenti, come ipertensione arteriosa, problemi cardiaci, diabete, malattie respiratorie croniche, cancro e i pazienti immunodepressi (per patologia congenita o acquisita, trapiantati o in trattamento con farmaci immunosoppressori) hanno maggiori probabilità di sviluppare forme gravi della malattia.
Alcune persone che hanno contratto la COVID-19, indipendentemente se abbiano avuto bisogno di ricovero o meno, continuano a manifestare i sintomi della malattia. In questi casi si parla di COVID a lungo termine, long covid o sindrome post-COVID. Recentemente, i Centri per il controllo e la prevenzione delle malattie statunitensi (CDC) hanno creato un database di alcuni dei sintomi persistenti che i pazienti stanno vivendo. L’OMS ha dichiarato di aver avviato ricerche al riguardo, tuttavia a quasi un anno dall’inizio della pandemia latitano studi approfonditi e su larga scala che quantificano quante sono le persone affette da long covid. «Si tratta di un fenomeno reale e piuttosto esteso», ha affermato Anthony Fauci, direttore dell'Istituto nazionale di allergie e malattie infettive, intervenuto a un seminario sul tema organizzato dal National Institute of Health.
Gli effetti a lungo termine della COVID-19 rilevati dai primi studi riguardano: disfunzioni del sistema sessuale e riproduttivo sia negli uomini che nelle donne; danni ai polmoni anche in presenza di infezioni asintomatiche; coagulazione del sangue (secondo uno studio pubblicato a novembre, dovuta molto probabilmente a una risposta del sistema immunitario che genera anticorpi che aggrediscono invece di proteggere l’organismo) e altre patologie cardiovascolari (che hanno portato a ictus e infarti e richiesto in alcuni casi amputazioni); una sindrome di attivazione dei mastociti (MCAS), una condizione cronica multisistemica che causa reazioni allergiche e problemi gastrointestinali e neurologici; sintomi neurologici (stato di annebbiamento, stanchezza estrema, difficoltà con la memoria a breve termine, forti mal di testa e formicolio o intorpidimento); forme di disautonomia, un disturbo del sistema nervoso autonomo (che controlla la frequenza cardiaca e la digestione).
Infine, sono stati rilevati alcuni casi di reinfezione, come mostrato in uno studio pubblicato su The Lancet a ottobre. Come è stato possibile? Quando il nostro corpo viene in contatto con un agente esterno come il coronavirus si genera una risposta immunitaria mediata da due tipi di cellule: i linfociti B e i linfociti T. I primi portano alla produzione di anticorpi (Ig, le immunoglobuline) diretti a neutralizzare il virus, i secondi riconoscono ed eliminano le cellule infettate. In alcuni casi, però, può essere sufficiente la risposta generata dai linfociti T, con la sola risposta cellulare in assenza di produzione di anticorpi. E così la persona contagiata può essere nuovamente suscettibile alla malattia. Ed è quello che potrebbe essere accaduto in alcune delle reinfezioni finora documentate. Inoltre, non è ancora chiaro quanto sia forte e quanto duri la protezione garantita dagli anticorpi. Secondo uno studio australiano, pubblicato il 22 dicembre su Science Immunology, in caso di infezione potremmo essere protetti per almeno otto mesi grazie all’intervento dei linfociti B della memoria, cellule in grado di secernere nuovamente anticorpi neutralizzanti alla vista del virus incontrato in passato.
Leggi anche >> Perché è importante capire gli effetti persistenti e a lungo termine della COVID-19
Quali sono le terapie per la COVID-19
Non sono state ancora trovate terapie in grado di abbreviare il decorso della malattia o di far guarire dalla COVID-19. Finora, sono stati testati antivirali, come il remdesivir, utilizzato in precedenza contro l’Ebola, e l’idrossiclorochina, il cui trattamento è stato sospeso dall’Agenzia del Farmaco statunitense (FDA) dopo essere stato a lungo caldeggiato dal Presidente USA Donald Trump; farmaci anti-infiammatori (in particolare anticorpi monoclonali) che da alcuni anni vengono utilizzati in reumatologia per inibire la risposta immunitaria dell’organismo; anticorpi terapeutici, come il plasma dei pazienti guariti.
Remdesivir. Autorizzato a fine ottobre dall’Agenzia del Farmaco americana (FDA), l’utilizzo del remdesivir è stato sconsigliato a fine novembre dall’OMS. Secondo le valutazioni dei 28 esperti chiamati dall’OMS a esaminare i dati e formulare le raccomandazioni sul farmaco, indipendentemente dalla gravità della malattia non ci sono prove che remdesivir migliori le condizioni dei pazienti. “Le evidenze non suggeriscono alcun effetto importante sulla mortalità, sulla necessità di intubare e sui tempi di miglioramento delle condizioni di salute dei malati ospedalizzati”, scrive l’OMS. Il gruppo di studiosi ha aggiunto che sono necessarie ulteriori ricerche per avere maggiori evidenze circa gli effetti del farmaco su gruppi specifici di pazienti e ha pertanto invitato a proseguire gli studi su remdesivir. Nel frattempo, il 19 novembre, la FDA ha autorizzato l'uso di emergenza del baricitinib, farmaco per l'artrite reumatoide, in combinazione con remdesivir per il trattamento di casi sospetti o confermati di COVID-19. Sempre a novembre, l'Agenzia Italiana del Farmaco (AIFA) ha autorizzato l’utilizzo del farmaco per alcuni casi selezionati, dopo una accurata valutazione del rapporto rischi-benefici.
Idrossiclorochina. A giugno la FDA ha revocato l'autorizzazione per l'uso d'emergenza dell'idrossiclorochina e della clorochina per il trattamento contro COVID-19. Dopo aver esaminato i risultati di diversi studi clinici, la FDA è giunta alla conclusione che l'idrossiclorochina e la clorochina non soddisfano i "criteri statutari" per l'autorizzazione all'uso d'emergenza perché, stando alle evidenze provenienti dagli ultimi studi scientifici, "difficilmente produrranno un effetto antivirale e benefici noti e potenziali”. In particolare, tra gli effetti collaterali, sono stati rilevati problemi cardiaci. In questi mesi anche l'OMS aveva temporaneamente sospeso i test clinici (per poi riabilitarli) dopo la pubblicazione di uno studio su Lancet che evidenziava pericolosi effetti collaterali legati alla sua somministrazione, ritirato per i dubbi sulla qualità dei dati utilizzati e sulla società che li aveva raccolti. Successivamente, un altro studio pubblicato sul New England Journal of Medicine ha rilevato che il farmaco non protegge dall'infezione le persone che sono state a contatto con qualcuno contagiato dal nuovo coronavirus e, pertanto, non funziona da "terapia preventiva", come sostenuto dal Presidente USA Donald Trump. A metà giugno l'OMS ha nuovamente interrotto l'uso del farmaco dopo che «è emerso che l’idrossiclorochina non riduce la mortalità né il periodo di ricovero dei pazienti COVID-19». In Italia, l'AIFA ha confermato "la sospensione dell’autorizzazione all’utilizzo off-label dell’idrossiclorochina sia per l’uso terapeutico (ospedaliero e territoriale) sia per l’uso profilattico, sulla base delle evidenze che si sono progressivamente accumulate e che dimostrano la completa mancanza di efficacia a fronte di un aumento di eventi avversi, seppur non gravi".
Plasma convalescente. C’è molta cautela anche sull’efficacia del “plasma convalescente”, che fornisce ai malati gli anticorpi contro la COVID-19 tramite il plasma prelevato da una persona guarita e trasfuso in un paziente ancora malato. Secondo i risultati di uno studio clinico condotto dall’Hospital Italiano de Buenos Aires, in Argentina, pubblicato sul New England Journal of Medicine, la terapia nei pazienti affetti da polmonite causata dal nuovo coronavirus non ha migliorato significativamente lo stato di salute dei malati né ha ridotto il loro rischio di morire. A ottobre, un altro studio aveva suggerito che il plasma convalescente migliorava alcuni sintomi nei pazienti COVID-19, come la mancanza di respiro e l’affaticamento, ma non riduceva il rischio di morte o il peggioramento delle condizioni dei pazienti dopo 28 giorni. A fine agosto, la FDA aveva concesso l’approvazione per l’uso di emergenza per questa cura. Il presidente Donald Trump aveva definito la notizia "una svolta storica", ma molti scienziati, tra cui il dottor Anthony Fauci, membro della task force sul coronavirus della Casa Bianca, avevano messo in dubbio la solidità degli studi sul suo utilizzo. In Italia, a maggio, è stato autorizzato uno studio nazionale comparativo randomizzato per valutare l’efficacia e il ruolo del plasma ottenuto da pazienti convalescenti da COVID-19, attivato su indicazione del Ministero della Salute e promosso dall’ISS e dall’AIFA. Francesco Menichetti, primario di Malattie Infettive dell'Azienda Ospedaliero-Universitaria di Pisa e coordinatore nazionale dello studio Tsunami, ha dichiarato che si è conclusa la prima tappa della sperimentazione dello studio e ha annunciato la concreta possibilità di avere i risultati ai primi di gennaio.
Gli anticorpi monoclonali. A novembre, la FDA ha autorizzato l’uso di emergenza di Bamlanivimab, la terapia sperimentale con anticorpi monoclonali per il trattamento della COVID-19 lieve e moderata in pazienti adulti e pediatrici la cui forma della malattia sia ad alto rischio di progredire a un livello grave o al punto da richiedere un ricovero ospedaliero. Gli anticorpi monoclonali sono proteine prodotte in laboratorio che imitano la capacità del sistema immunitario di combattere i virus. Secondo i risultati provenienti dal trial clinico di Fase 2, pubblicato sul New England Journal of Medicine, Bamlanivimab è un anticorpo monoclonale capace di legarsi alla proteina “spike” di SARS-CoV-2 (che si lega al recettore ACE2 ed entra nelle nostre cellule) e di ridurre la carica virale, i sintomi e il rischio di ospedalizzazione. In particolare, la terapia è risultata più efficace quanto prima viene somministrata. Per essere efficace, la somministrazione dell’anticorpo deve essere fatta entro dieci giorni dall'insorgenza dei sintomi. FDA ha concesso l’autorizzazione all’uso emergenziale sulla base di questo studio. Sull'utilizzo degli anticorpi monoclonali sono in corso diverse sperimentazioni. Di recente, è stato pubblicato uno studio su Science secondo il quale due anticorpi molto potenti (S2E12 e S2M11) sembrerebbero in grado di bloccare SARS-CoV-2 e innescare una risposta protettiva nei criceti. Entrambi possono essere utili nei cocktail di anticorpi per combattere il nuovo coronavirus. La messa a punto di anticorpi monoclonali contro SARS-CoV-2 potrebbe essere una soluzione a breve termine nella lotta alla pandemia. Ma la terapia è molto costosa e serviranno accordi internazionali per renderla accessibile a tutti.
Mascherine: tipologie ed efficacia
In questi mesi si è molto discusso sull’efficacia delle mascherine come strumento per contrastare il contagio del nuovo coronavirus SARS-CoV-2. All’inizio del 2020, quando è iniziata l’epidemia, autorità governative ed esperti di salute pubblica erano preoccupati per la scarsa disponibilità di dispositivi di protezione e, anche alla luce delle conoscenze sul nuovo coronavirus dell'epoca, avevano invitato i cittadini a non fare incetta di mascherine per evitare che in tutto il mondo il personale medico sanitario ne rimanesse sprovvisto.
Successivamente, le autorità sanitarie dei diversi Stati hanno iniziato a raccomandare il loro utilizzo in pubblico, quando non era possibile mantenere il giusto distanziamento fisico, e in quei luoghi dove c'è il rischio di trasmissione diffusa (come vagoni di treni, mezzi pubblici di trasporto, pub, locali, negozi e altri ambienti piccoli o affollati). Stesse indicazioni sono poi arrivate anche dall’Organizzazione Mondiale della Sanità che, in un primo momento, aveva affermato che era impensabile estenderne l'uso a tutta la popolazione. Contestualmente è aumentata anche la produzione delle mascherine.
Nelle nuove linee guida, diffuse a giugno, l’OMS afferma che:
- Le mascherine aiutano a fermare la trasmissione del nuovo coronavirus, impedendo la diffusione di goccioline contenenti il virus quando le persone parlano, ridono, tossiscono, starnutiscono;
- Indossare le mascherine è d'aiuto ma non è risolutivo, non sostituisce altre precauzioni, è solo uno dei tanti strumenti per ridurre i rischi di contagio, insieme al distanziamento fisico e alle corrette pratiche igieniche, e il loro utilizzo non deve dare a chi le indossa un falso senso di protezione.
Le mascherine sono di tre tipi:
- Mascherine di comunità. Non sono soggette a particolari certificazioni e quindi non sono considerate né dispositivi medici né dispositivi di protezione individuale, ma una misura igienica utile a ridurre la diffusione del virus SARS-CoV-2. Queste mascherine – scrive l’OMS – possono essere utilizzate dalle persone che non presentano sintomi, devono essere realizzate in materiali multistrato non tossici né allergizzanti né infiammabili e resistere a un lavaggio a 60 gradi.
- Mascherine chirurgiche (per uso medico). Sono quelle mascherine rettangolari fatte di tre strati, realizzate per essere utilizzate in ambiente sanitario e certificate in base alla loro capacità di filtraggio. Questo tipo di mascherine non protegge chi le indossa, ma le altre persone. Hanno una capacità filtrante fino al 95% dall’interno verso l’esterno, ma solo del 20% dall’esterno verso l’interno e non filtrano le particelle infettanti di piccolissime dimensioni.
- Maschere filtranti, dette anche filtranti facciali per la protezione individuale (da cui FFP). Si chiamano filtranti perché sono realizzate in modo da bloccare il passaggio di particelle di dimensioni estremamente piccole, dell’ordine di mezzo micron, impedendo a chi le porta di inalarle. Proteggono quindi sia in uscita che in entrata. Sono dispositivi che bloccano eventuali aerosol infetti dai virus, ma anche fumi pericolosi, fibre e polveri. Sono di tre tipi: FFP1, con una una capacità filtrante di almeno l’80% delle particelle sospese nell’aria, non idonee per la protezione da agenti patogeni che si trasmettono per via aerea; FFP2, con una capacità filtrante di almeno il 94%; FFP3, con una capacità filtrante di almeno il 99%.
Per le loro particolari caratteristiche le maschere filtranti facciali sono state progettate per proteggere gli operatori sanitari che forniscono assistenza ai pazienti COVID-19 in ambienti e aree in cui vengono eseguite procedure di generazione di aerosol. Gli operatori sanitari devono essere sottoposti a un test di idoneità prima di utilizzare un respiratore per assicurarsi che indossino la taglia corretta. Indossare un respiratore ampio non offrirà la stessa protezione a chi lo indossa e potrebbe consentire a piccole particelle di entrare nella maschera attraverso i lati.
L'OMS sconsiglia, inoltre, di utilizzare maschere o respiratori con valvole di espirazione perché la valvola si apre quando espiriamo consentendo a qualsiasi virus di passare attraverso la sua apertura. Ciò rende la maschera inefficace nel prevenire la diffusione del SARS-CoV-2 o di qualsiasi altro virus respiratorio.
Per evitare ogni forma di contagio è molto importante avere alcune accortezze quando indossiamo le mascherine: vanno lavate le mani prima di mettere la maschera facciale, dopo averla tolta e ogni qualvolta la tocchiamo; ci si deve assicurare che naso, bocca e mento siano coperti; una volta usate, le mascherine devono essere conservate in una busta di plastica; quelle usa e getta vanno buttate dopo il loro utilizzo nel cestino della spazzatura, quelle di comunità devono essere lavate.
Cosa dicono gli studi. Nelle linee guida pubblicate all’inizio di dicembre l’OMS è tornata a fare il punto sull’utilizzo delle diverse tipologie di maschere facciali e sui risultati dei diversi studi. Sostanzialmente, i dati sembrano suggerire che le mascherine proteggono chi le utilizza e le persone intorno sia in contesti di grande aggregazione che in ambito domestico, ma non è possibile quantificare l’effettiva efficacia perché ci sono troppe variabili da prendere in considerazione. Molti di questi studi non sono stati sottoposti a peer review (revisione fra pari), non si sono rivolti a un numero di soggetti statisticamente significativo e, in alcuni casi, hanno fatto riferimento a correlazioni il cui rapporto di causa-effetto è tutto ancora da verificare. Inoltre, i risultati cambiano a seconda dei contesti specifici dove avviene la trasmissione del virus (all’aperto, al chiuso ma in uno spazio aerato o non ventilato, in un luogo affollato, ecc.), della frequenza di utilizzo delle mascherine, delle modalità di utilizzo, della gamma di altre misure protettive utilizzate (distanziamento fisico, igienizzazione delle mani, ecc.), delle modalità di trasmissione del contagio.

Leggi anche >> Cosa dicono gli ultimi studi sulle mascherine
Leggi anche >> Cosa dobbiamo sapere se decidiamo di usare la mascherina
I contagi dei bambini e degli adolescenti
Per quanto riguarda i bambini e gli adolescenti, gli studi pubblicati e i dati raccolti finora mostrano che questa fascia della popolazione costituisce una percentuale molto bassa dei casi segnalati e dei decessi legati alla COVID-19 e tende a sviluppare una forma della malattia dai sintomi più lievi rispetto agli adulti. Secondo un rapporto pubblicato il 23 dicembre dall'ECDC, le persone tra 1 e 18 anni hanno tassi di sviluppo della malattia, ospedalizzazione grave e morte inferiori rispetto a tutti gli altri gruppi di età.
Questo non significa, però, che i bambini e gli adolescenti non si contagino e non possano trasmettere il virus a loro volta. Dai dati finora a disposizione, i bambini al di sotto dei 12 anni risultano essere meno suscettibili all'infezione da SARS-CoV-2 e di trasmettere il virus meno degli adolescenti e degli adulti. Secondo alcuni studi, tra i 10 e i 12 anni, intorno al periodo della pubertà, si verifica un cambiamento critico che potrebbe aumentare il rischio di contrarre e trasmettere il virus. Un’altra tesi sostiene che i bambini siano più protetti perché più frequentemente esposti ai quattro coronavirus che causano i raffreddori comuni (che sebbene non strettamente correlati a COVID-19 come SARS o MERS, condividono comunque alcune somiglianze); una seconda ritiene che i bambini abbiano meno recettori ACE2 nelle vie aeree superiori e questo li rende meno suscettibili; una terza afferma che i bambini non sono infettivi perché hanno polmoni troppo piccoli per generare aerosol o droplet; secondo una quarta ipotesi, i bambini potrebbero essere meno suscettibili a un attacco ai vasi sanguigni o ad altri effetti cardiovascolari perché non hanno ancora accumulato le co-morbilità provocate da anni di cattive abitudini e dall’invecchiamento che danneggiano i vasi sanguigni e gli organi.
Tuttavia, scrive l’ECDC, non è ancora possibile determinare con certezza se i bambini al di sotto dei 12 anni abbiano meno probabilità di essere infettati o di sviluppare la malattia. Servono studi più robusti che traccino la trasmissione del nuovo coronavirus in famiglia, nella cerchia dei contatti, nei contesti scolastici e lavorativi e nella popolazione in generale. Mancano, inoltre, dati solidi sugli effetti delle nuove varianti di SARS-CoV-2 recentemente rilevate.
Ci sono stati inoltre alcuni casi in tutto il mondo in cui i bambini sembrano aver avuto una reazione ritardata al nuovo coronavirus e hanno manifestato i sintomi di una patologia molto grave, diagnosticata come sindrome infiammatoria multisistemica, che può arrivare a interessare le arterie del cuore. Ma, spiega l’ECDC, si tratta di un fenomeno molto raro.
Leggi anche >> COVID-19: i bambini si ammalano raramente, ma sono contagiosi?
Leggi anche >> Bambini e adolescenti tra i più esposti all’impatto indiretto della pandemia
Scuola e contagi
Il ruolo della scuola nella diffusione del contagio del nuovo coronavirus è un aspetto su cui gli esperti stanno ancora studiando. Si tratta di una questione molto importante anche per le implicazioni sociali ed educative legate alla chiusura delle attività scolastiche in presenza come misura di contrasto dell'epidemia.
Lo scorso 10 dicembre su Eurosurveillance, rivista di natura scientifica sulla sorveglianza, epidemiologia, prevenzione e controllo delle malattie infettive, è stato pubblicato uno studio che ha analizzato la riapertura a una didattica in presenza di 41 classi in 36 diversi contesti educativi in provincia di Reggio Emilia (otto nidi e scuole materne, 10 scuole elementari e 18 secondarie per un totale di 1.248 individui, di cui 209 insegnanti/personale scolastico e 1.039 alunni). Il periodo di tempo preso in esame è stato dal 15 settembre fino alla metà di ottobre. È utile specificare che con l'avvio del nuovo anno scolastico e la riapertura di tutte le scuole, sono state adottate diverse misure di distanziamento e prevenzione (come l'uso delle mascherine). Nelle conclusioni dello studio si legge che la trasmissione del virus all'interno delle classi analizzate si è verificata “in un numero non trascurabile di casi, in particolare nella fascia di età 10-18 anni, cioè nelle scuole medie e superiori, mentre non sono stati rilevati casi secondari nei bambini in età prescolare, solo un caso nella scuola primaria e nessun caso secondario tra insegnanti e personale”.
Paolo Giorgi Rossi, epidemiologo e coordinatore del gruppo di lavoro che ha realizzato l’indagine, ha commentato questi risultati al Fatto Quotidiano: «La trasmissione a scuola c’è, sopra i dieci anni. Il primo fattore che dobbiamo prendere in considerazione è proprio quello dell’età. Abbiamo osservato una percentuale di trasmissione bassa nei nidi e nel settore pre-scuola così nella primaria. Un dato che non è stato altrettanto tranquillizzante alle medie e alle superiori. Un risultato in linea con la letteratura internazionale». Riguardo ai casi secondari individuati nell’indagine, Rossi ha detto che «purtroppo non possiamo distinguere se la trasmissione è avvenuta in classe o in attività extra scolastiche che hanno coinvolto i compagni ma in alcune situazioni abbiamo osservato casi secondari dove risultava che i ragazzi non si fossero frequentati fuori dalla scuola. La trasmissione è bassa se siamo tempestivi a individuare i casi e a isolarli». Come è stato ricordato da più esperti, infatti, è fondamentale un sistema rapido e funzionante di test per tracciare i casi di COVID-19 e individuare un possibile focolaio.
Sempre a proposito della situazione all’interno delle scuole, Riccardo Saporiti su Wired ha cercato di fare un’analisi a livello nazionale, focalizzandosi sui contagi successivi all’estate e partendo dai dati dei bollettini sulla situazione epidemiologica in Italia pubblicati dall’ISS ogni settimana. Quello che è emerso è che nella fascia di età tra i 10 e i 19 anni l’incidenza media giornaliera dei nuovi casi ogni 10mila abitanti è la più alta in assoluto nel corso del mese di ottobre: “Dopo la chiusura delle scuole, all’inizio di novembre, si registra un calo nell’incidenza in questa fascia di età, che resta però più alta di quella della popolazione under 9, la quale invece ha continuato ad andare in classe. Questo conferma il dubbio rispetto al fatto che sulla diffusione del contagio possa aver influito non solo la frequenza scolastica. Ma anche, per esempio, i mezzi di trasporto utilizzati per raggiungere le scuole. E i comportamenti tenuti da bambini e adolescenti al di fuori dell’orario scolastico”. Un’analisi più dettagliata e precisa, in Italia, resta però difficile da realizzare perché, come denunciato da più parti, mancano ancora molti dati pubblici sui contagi registrati negli istituti pubblici.
A fine dicembre l'ECDC ha pubblicato un rapporto che fa il punto sulle conoscenze finora disponibili sul ruolo delle scuole nella diffusione del virus. Il documento non tiene però conto delle nuove varianti del nuovo coronavirus SARS-CoV-2 perché attualmente mancano prove solide sulle loro possibili conseguenze nella diffusione del contagio.
There is a general consensus that closing schools to control #COVID19 pandemic should be used as a last resort.
The negative physical, mental health & educational impact of proactive school closures on children & the economic impact on society would likely outweigh the benefits. pic.twitter.com/3yRejuTgeC
— ECDC (@ECDC_EU) December 23, 2020
L’ECDC specifica innanzitutto che esiste un consenso generale sul fatto che la chiusura delle scuole per contrastare la pandemia da COVID-19 dovrebbe essere usata come ultima risorsa perché “l'impatto negativo sulla salute fisica, mentale e sull'istruzione degli alunni e l'impatto economico sulla società supererebbero probabilmente i benefici”.
Nel rapporto si legge che la conclusione raggiunta finora dalla letteratura scientifica è che la trasmissione di SARS-CoV-2 nelle scuole è relativamente rara. Tuttavia, specifica l’ECDC, esiste un limite in queste indagini e cioè che spesso non sono considerati i casi asintomatici. Inoltre, “è difficile accertare se la trasmissione è avvenuta all'interno della scuola o in contesti comunitari”, rendendo complicato determinare il tracciamento dei casi indice e dei loro contatti. Probabilmente, poi, si legge nel rapporto, esiste anche una sottostima dei contagi negli ambienti scolastici a causa dei problemi e criticità nel tracciamento dei casi che molti paesi hanno sperimentato.
Il rapporto spiega inoltre che a oggi non esistono strumenti per valutare solo l’efficacia della chiusura delle scuole nel contrastare il contagio del nuovo coronavirus. Questo perché “spesso le chiusure scolastiche sono state introdotte insieme a un'ampia gamma di misure di mitigazione aggiuntive”. Nonostante però queste limitazioni e una certa eterogeneità tra i risultati, molti studi di modellazione concludono che la chiusura delle scuole può ridurre la trasmissione di SARS-CoV-2 quando fa parte di una serie di altre misure di contrasto al contagio: “Quando le scuole riaprono in concomitanza con il rilassamento di altre misure di distanziamento, gli studi di modellazione indicano che potrebbe esserci un successivo aumento dei casi”.
"Today WHO has released a new checklist to support schools in re-opening & in preparing for resurgences of #COVID19 and similar public health crises."-@DrTedros
— World Health Organization (WHO) (@WHO) December 11, 2020
L’OMS ha preparato 38 azioni che governi e autorità scolastiche devono prendere in considerazione mentre lavorano insieme per concordare i piani di riapertura in sicurezza delle scuole. «Le scuole possono riaprire in sicurezza», ha affermato il dott. Ruediger Krech, direttore della Health Promotion Unit dell'OMS: «Le decisioni di riaprire le scuole dovrebbero essere guidate dai dati e dalle misure di sicurezza in atto, ma vanno anche considerate le preoccupazioni di studenti, genitori, tutori e insegnanti. Queste preoccupazioni vengono affrontate al meglio se gli approcci di riapertura sono progettati insieme a studenti, genitori, tutori e insegnanti».
Leggi anche >> COVID-19, il dibattito aperto sul ritorno a scuola
Leggi anche >> COVID-19: come riaprire le scuole in sicurezza
I vaccini anti-COVID
Da quando SARS-CoV-2 ha cominciato a diffondersi praticamente in tutto il mondo è iniziata una vera e propria corsa per la realizzazione di un vaccino, ritenuto la soluzione per debellare o quantomeno arginare l'infezione del nuovo coronavirus nella popolazione mondiale. Governi, case farmaceutiche e laboratori di ricerca stanno producendo uno sforzo a un ritmo mai visto prima nella storia della ricerca medica.
Attualmente, in tutto il mondo sono in corso test clinici su 64 vaccini, 19 sono giunti alla fase finale, cinque sono stati approvati per l’utilizzo di emergenza in alcuni paesi e tre hanno ottenuto l’autorizzazione per il pieno uso da alcuni Stati. Alcuni si basano su tecnologie tradizionali, altri su tecnologie mai utilizzate in precedenza per vaccini autorizzati sull'uomo. Inoltre, almeno 85 sperimentazioni sono in fase preclinica e hanno iniziato i test sugli animali.
I vaccini autorizzati. Tre vaccini, come detto, hanno ottenuto la piena autorizzazione da alcune autorità nazionali. Si tratta del vaccino sviluppato dalla casa farmaceutica di Stato cinese Sinhopharm e dall’Istituto di Biologia di Pechino (che secondo quanto dichiarato dall'azienda di Stato cinese avrebbe un'efficacia del 79%), approvato negli Emirati Arabi (annunciando una percentuale di efficacia dell’86%) e nel Bahrein (nonostante non siano ancora stati presentati i risultati di Fase 3 sulla sua sicurezza ed efficacia) e dei vaccini sviluppati da Pfizer & BioNTech (autorizzato da Canada, Svizzera, Bahrein e Arabia Saudita) e da Moderna, autorizzato dal Canada il 23 dicembre.
I vaccini di Pfizer e Moderna sono stati i primi per i quali è stata richiesta l’autorizzazione per l’uso di emergenza negli Stati Uniti e in Europa, dopo aver annunciato a metà novembre in un comunicato stampa che sulla base dei test clinici condotti il vaccino risultava efficace rispettivamente per il 95% e il 94,5%. Successivamente, a dicembre, il New England Journal of Medicine ha pubblicato i risultati dei test di Fase 3 del vaccino sviluppato da Pfizer & BioNTech. “Questo è un trionfo”, ha commentato la rivista scientifica in un editoriale di accompagnamento.
Il vaccino della Pfizer è stato autorizzato per l’uso di emergenza nei confronti di un primo gruppo limitato di persone ad alto rischio per età, lavoro e condizioni lavorative negli Stati Uniti, nel Regno Unito, nell’Unione Europea, in Argentina, Cile, Costa Rica, Ecuador, Kuwait, Messico, Panama e Singapore. L’8 dicembre è iniziata la campagna di vaccinazione nel Regno Unito, il 13 negli Stati Uniti, il 27 nell’Unione Europea.
Il 18 dicembre l’Agenzia del Farmaco statunitense ha dato l’autorizzazione per l’uso di emergenza anche per il vaccino sviluppato da Moderna, mentre il parere dell’Agenzia del Farmaco Europea (EMA) è atteso per il 6 gennaio. Nel frattempo, al fine di accelerare i processi di valutazione, l’EMA ha avviato le revisioni dei vaccini prodotti da Johnson & Johnson e AstraZeneca & Università di Oxford che ha da poco ricevuto l’autorizzazione nel Regno Unito.
A novembre, anche il gigante farmaceutico britannico AstraZeneca aveva annunciato che il suo vaccino si era dimostrato efficace al 70,4% e che era pronto a chiedere le autorizzazioni per l’uso di emergenza in diversi paesi. In particolare, il vaccino aveva garantito una protezione del 62% tra coloro che avevano ricevuto due dosi complete e del 90% quando veniva somministrata inizialmente una mezza dose, seguita da un richiamo con una dose intera. I risultati erano stati poi confermati in un articolo su Lancet, gli unici finora a essere pubblicati su una rivista scientifica certificata. Tuttavia, i dati avevano suscitato più di una perplessità nella comunità scientifica e sono stati sottoposti a nuovi test clinici. Il 26 dicembre, l'amministratore delegato di AstraZeneca ha dichiarato al Sunday Times che, secondo i nuovi dati, il vaccino avrebbe un tasso di efficacia pari a Moderna o Pfizer & BioNTech e proteggerebbe al 100% contro le forme gravi della malattia che necessitano di ospedalizzazione.
Nel frattempo, sono stati autorizzati per un uso limitato in attesa dei risultati della Fase 3 il vaccino Sputnik V in Russia e quelli prodotti da CanSino, Sinovac e Sinopharm in Cina.
I tempi di approvazione. L’iter tradizionale di approvazione di un vaccino prevede tre fasi. Durante la Fase 1 si testa il vaccino su piccoli gruppi di persone per valutarne la tollerabilità e la sicurezza. La Fase 2 coinvolge alcune centinaia di persone e l'obiettivo è verificare il funzionamento del farmaco e le quantità necessarie perché sia efficace. Nel corso della Fase 3, il vaccino viene sottoposto a migliaia di persone per analizzarne l'efficacia complessiva e la sicurezza.
La velocità con cui si è arrivati all'approvazione di vaccini efficaci contro la COVID-19 è senza precedenti. Storicamente, infatti, ci sono voluti anni per sviluppare un vaccino. Finora, il più rapido è stato quello contro gli orecchioni, autorizzato dopo 4 anni dalla sua ideazione. È legittimo dunque chiedersi come sia stato possibile ottenere un simile risultato senza alcun tipo di compromesso rispetto agli standard previsti dai processi di sperimentazione e approvazione.
Nel caso di Moderna e Pfizer, la particolare tipologia dei vaccini ha consentito uno sviluppo più rapido sia perché gli scienziati hanno utilizzato il genoma virale del nuovo coronavirus non appena è stato condiviso sia perché la produzione di vaccini a RNA messaggero non richiede passaggi che hanno bisogno di tempo come accade per i vaccini tradizionali.
Bisogna inoltre considerare che la ricerca sui vaccini contro il virus SARS-CoV-2 non è partita da zero. Per anni i ricercatori hanno rivolto la loro attenzione ad altri coronavirus, come quelli della SARS e della MERS. Molto prima della crisi della COVID-19, c'era la consapevolezza della possibilità che scoppiasse una pandemia negli anni a venire ed erano già stati realizzati dei piani per affrontarla. Governi, agenzie internazionali e fondazioni avevano messo in comune le risorse e diverse aziende e istituzioni accademiche, tra cui BioNTech, Moderna e l'Università di Oxford, hanno anche iniziato a lavorare a nuove tecnologie in grado di generare vaccini dai genomi di patogeni infettivi, testandoli per diversi anni. E gli sviluppatori del vaccino hanno avuto accesso a finanziamenti immediati e imponenti. Normalmente, ottenere soldi per sviluppare nuovi vaccini richiede tempo. Ma, a fronte degli elevati costi sanitari ed economici della pandemia, i finanziatori hanno consentito tutte le opzioni possibili.
A questo bisogna aggiungere la compressione dei tempi dei test clinici, che si sono svolti contemporaneamente, il ricorso a volontari che ha consentito di accelerare le procedure e il particolare processo di revisione delle fasi. Gli studi sui vaccini sono stati valutati attraverso un processo di "revisione progressiva" (rolling review), un approccio diverso dal solito. Normalmente i risultati e i dati vengono sottoposti all'approvazione tutti insieme una volta terminata la sperimentazione, un processo che richiede mesi. L'intero studio viene presentato alle autorità di regolamentazione che quindi iniziano la loro revisione, un'altra fase che dura mesi. Questa volta i dati sono stati forniti alle agenzie man mano che si rendevano disponibili e venivano riesaminati mentre gli studi erano in corso. Quando sono arrivati i risultati finali, quelli erano gli unici dati rimasti da rivedere. L'intero processo ha richiesto mesi, ma per ultimare gli ultimi passaggi sono stati necessari solo giorni.
Per quanto riguarda i volontari va sottolineato che le sperimentazioni storiche sui vaccini si sono svolte raramente durante una pandemia come questa, mentre milioni di persone sono esposte quotidianamente a infezioni e migliaia di loro sono disposte a partecipare alle sperimentazioni. Gli studi hanno attirato un numero enorme di volontari. Molte persone hanno deciso di partecipare e dare una mano. In genere, le sperimentazioni sui vaccini richiedono settimane o mesi per il reclutamento, ma per questi studi - aiutati dalla velocità delle informazioni sui media, dai social media e dalla capacità dei soggetti di manifestare immediatamente l'interesse online - è stato possibile identificare i volontari disponibili in poche ore.
Le tecnologie utilizzate. I metodi di sviluppo utilizzati sono sostanzialmente quattro:
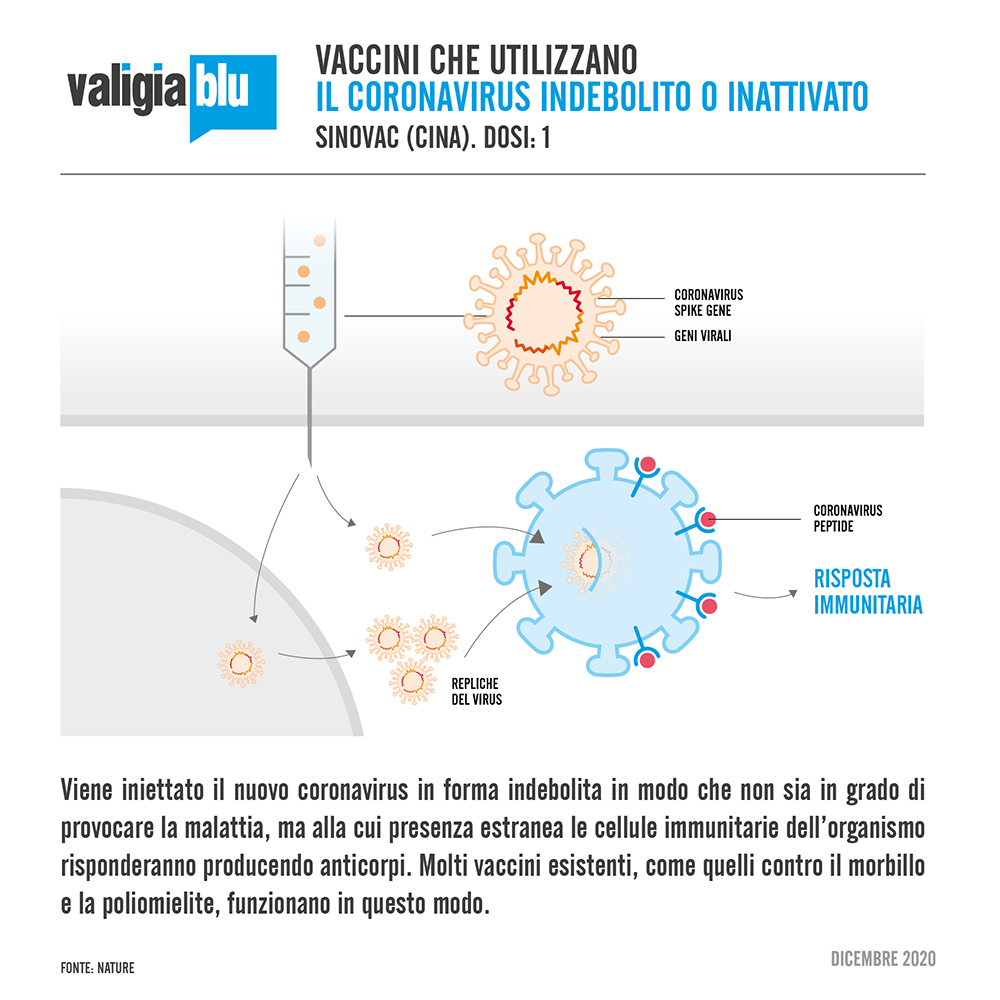
- Virus indebolito o inattivato. Viene iniettato il virus stesso in forma indebolita o inattivata (per esempio alterandone il codice genetico con agenti chimici), in modo che non sia in grado di provocare la malattia, ma alla cui presenza estranea le cellule immunitarie dell’organismo rispondano producendo anticorpi. Molti vaccini esistenti, come quelli contro il morbillo e la poliomielite, funzionano in questo modo ma richiedono test di sicurezza approfonditi e grandi quantità di vaccino. È questo il metodo seguito da Sinovac, il cui vaccino è stato autorizzato per l'uso d'emergenza in Cina, e da Sinopharm Beijing, autorizzato per l’uso pieno negli Emirati Arabi Uniti e Bahrain.
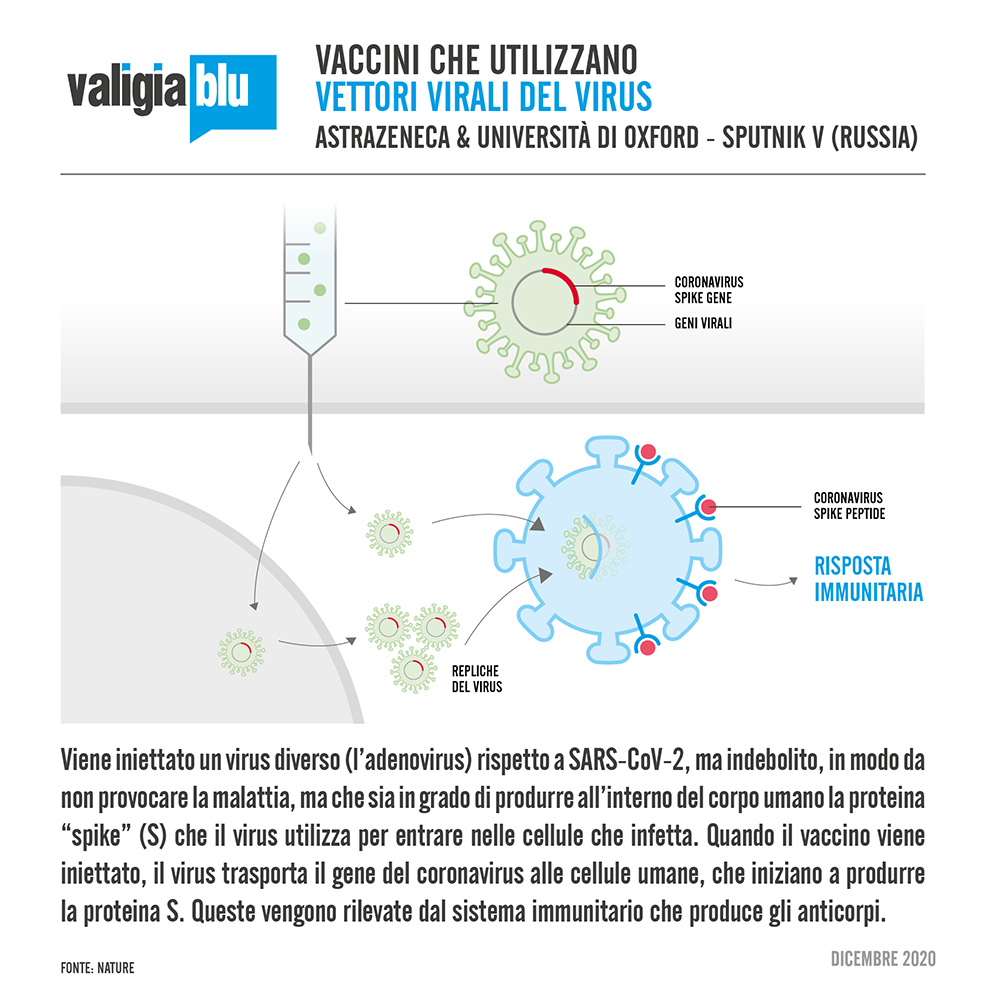
- Vettori virali del virus. Viene iniettato un virus diverso (come il morbillo o l'adenovirus; nel caso del vaccino di AstraZeneca: il virus che causa il raffreddore comune negli scimpanzé) rispetto a SARS-CoV-2, ma indebolito, in modo da non provocare la malattia, ma che sia in grado di produrre all'interno del corpo umano la proteina di superficie S (spike) che il virus utilizza per entrare nelle cellule che infetta. Quando il vaccino viene iniettato, il virus dello scimpanzé trasporta il gene del coronavirus alle cellule umane, che iniziano a produrre la proteina S. Queste vengono rilevate dal sistema immunitario che produce gli anticorpi e altre risposte che attaccheranno il vero coronavirus in caso di future infezioni. Hanno utilizzato questa tecnologia: AstraZeneca e l’Università di Oxford, Johnson & Johnson, CanSino e Gamaleya Research Institute della Russia per il vaccino Sputnik V.
- Vaccini acido-nucleici. Viene iniettata una parte del codice genetico (sotto forma di DNA o RNA) del coronavirus capace di replicarsi e produrre la proteina virale contro cui l’organismo genererà gli anticorpi. Questa tecnologia è stata utilizzata dai vaccini sviluppati da Moderna e Pfizer & BioNTech. A differenza dei vaccini più tradizionali che utilizzano una versione indebolita o morta di un virus o una proteina generata in laboratorio, queste tipologie di vaccino sfruttano una molecola che noi stessi usiamo: l'RNA messaggero (mRNA). L'mRNA contiene l'informazione per produrre la proteina "spike" (S) che il virus utilizza per entrare nelle cellule che infetta. Quando viene iniettato il vaccino, le cellule utilizzeranno questo RNA per produrre la proteina S del coronavirus, il nostro sistema immunitario riconoscerà questa proteina come estranea e genererà una risposta immunitaria, come avverrebbe in caso di un'infezione "naturale".

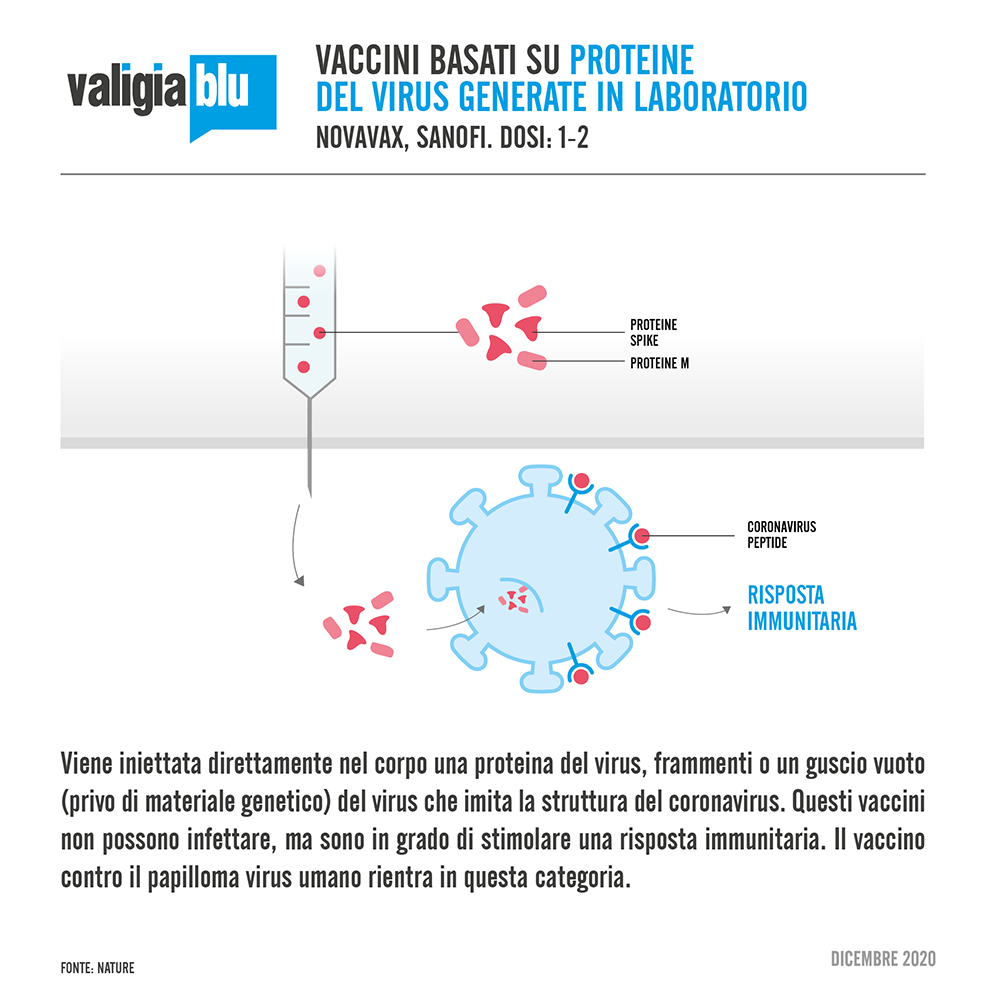
- Proteina del virus generata in laboratorio. Viene iniettata direttamente nel corpo una proteina del virus (principalmente la proteina “spike”), frammenti di essa o un guscio vuoto (privo di materiale genetico) del virus che imita la struttura del coronavirus. Ancora una volta questi vaccini non possono infettare, ma ugualmente stimolare una risposta immunitaria. Il vaccino contro il papilloma virus umano rientra in questa categoria e vaccini di questo tipo sono stati sperimenti contro l'herpes zoster e l'epatite B. Tra le aziende che stanno usando questa tecnologia: Novavax, che ha appena iniziato la fase 3 negli Stati Uniti.
La distribuzione. «Nessuno di noi può accettare un mondo in cui alcune persone sono protette e altre no», aveva dichiarato la scorsa primavera Tedros Adhanom Ghebreyesus, direttore generale dell'OMS. «Tutti dovrebbero essere protetti. Nessuno di noi è al sicuro finché non siamo tutti al sicuro». E invece lo scenario che sembra prospettarsi è proprio quello temuto dal direttore generale dell’OMS.
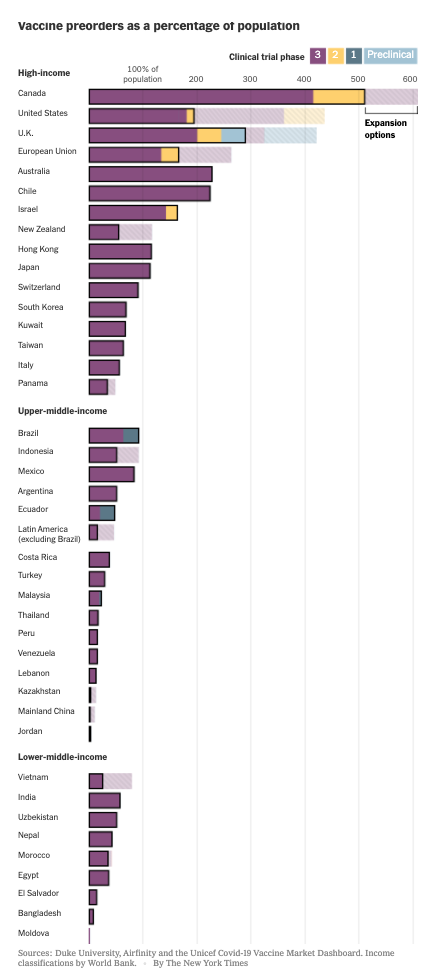
Una recente indagine del New York Times – che ha analizzato i dati provenienti da tre fonti diverse (Unicef, Duke University e Airfinity, una società di analisi scientifica) – ha mostrato che mentre i paesi più ricchi hanno prenotato dosi sufficienti per vaccinare la propria popolazione più volte, i paesi più poveri saranno in grado di immunizzare al massimo un quinto dei loro abitanti: il Canada potrebbe vaccinare i suoi cittadini ben 6 volte, gli Stati Uniti e la Gran Bretagna 4 volte, l'Unione Europea 2 volte. «I paesi ad alto reddito sono arrivati prima e hanno svuotato gli scaffali», ha commentato Andrea Taylor, ricercatore della Duke University.
Secondo un rapporto di People’s Vaccine Alliance (un’organizzazione di cui fanno parte anche Amnesty International, Oxfam e Global Justice Now), i paesi ricchi, che rappresentano il 14% della popolazione globale, hanno comprato il 53% dei vaccini più promettenti: in quasi 70 paesi più poveri si riuscirebbe a vaccinare solo una persona su dieci. Per questo People’s Vaccine Alliance ha chiesto alle case farmaceutiche che stanno sviluppando i vaccini contro il nuovo coronavirus di condividere le proprie tecnologie e la proprietà intellettuale in modo che il vaccino possa essere prodotto e distribuito a tutta la popolazione mondiale.
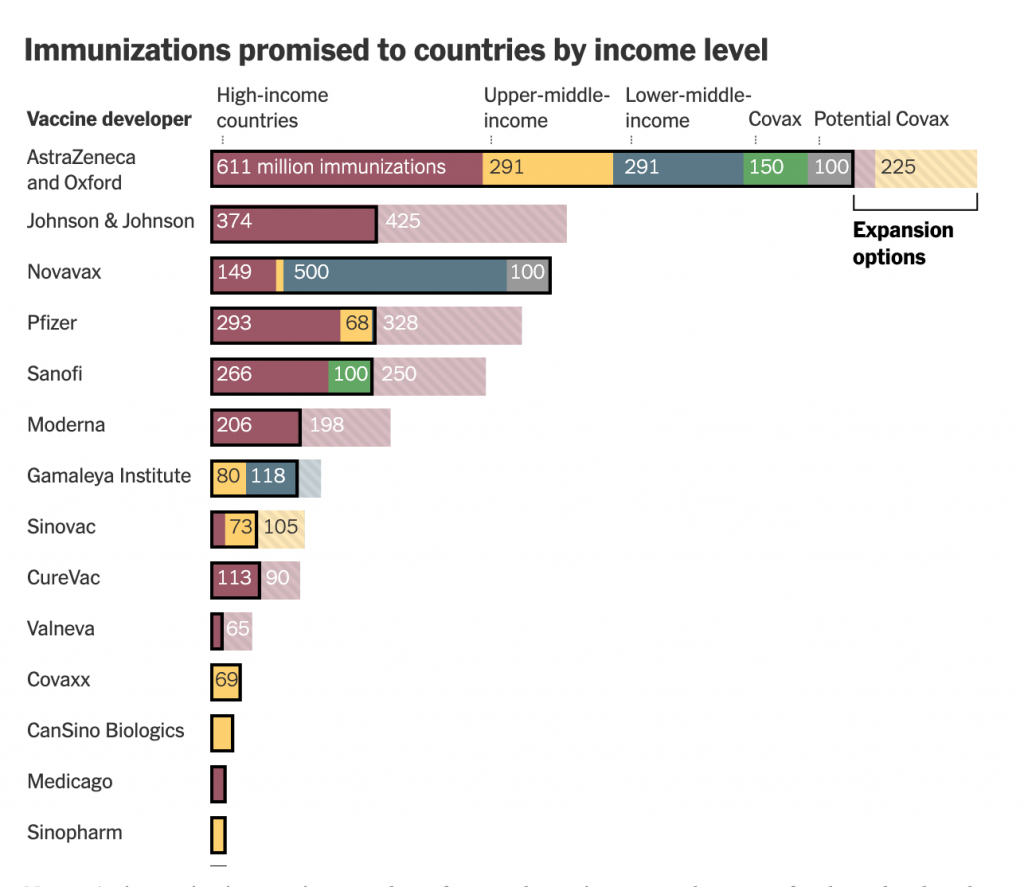
Era questo lo scopo per il quale è nata la Covax Alliance, un progetto della GAVI Alliance che comprende OMS, Banca Mondiale, Unicef e la Bill & Melinda Gates Foundation. Per garantire una distribuzione equa dei vaccini a 92 paesi tra i più poveri, il programma Covax era riuscito a prenotare 700 milioni di dosi degli 1,3 miliardi che vorrebbe distribuire entro la fine del 2021. Tuttavia, GAVI ha spiegato che per poter raggiungere gli obiettivi prefissati sono necessari almeno 5 miliardi di dollari oltre ai 2,1 miliardi già garantiti.
Alcune case farmaceutiche hanno detto che destineranno parte della loro produzione ai paesi poveri o con redditi medio-bassi: circa 1 miliardo e mezzo di dosi dovrebbero provenire dal vaccino di AstraZeneca (meno costoso e più facile da conservare), 500 milioni da Johnson & Johnson (il cui vaccino va somministrato in un solo dosaggio,) 1,8 miliardi di dosi del vaccino prodotto dall’azienda cinese Sinovac dovrebbero andare in Indonesia. Ma anche queste stime sono ancora premature. Molte aziende stanno infatti rivedendo al ribasso le produzioni preventivate nei mesi scorsi. Tutti questi ritardi potrebbero avere conseguenze pesanti proprio sui paesi più poveri. Per questo, alcuni esperti hanno detto al New York Times che solo nel 2022 (o al più tardi nel 2024) l’offerta di vaccini potrà soddisfare le richieste della popolazione mondiale.
Per quanto riguarda, infine, il monitoraggio della popolazione vaccinata nei singoli paesi, non risultano ancora disponibili database regionali globali. Dal 31 dicembre, sul sito di Palazzo Chigi del Commissario Straordinario per l’Emergenza COVID, sarà pubblicato un report aggiornato in tempo reale sul numero degli italiani che progressivamente saranno vaccinati. Qui Our World in Data sta raccogliendo i dati finora a disposizione provenienti da fonti ufficiali dei singoli paesi:
Leggi anche >> COVID-19: la corsa al vaccino fra scienza, nazionalismi e solidarietà globale
Leggi anche >> COVID-19, vaccini in tempi record: ecco come è stato possibile
Leggi anche >> La corsa geopolitica al vaccino che rischia di minare la fiducia dei cittadini
La pandemia di COVID-19 potrebbe non essere necessariamente la “big one”
Prepariamoci a convivere con la COVID-19 e aspettiamoci altre pandemie in futuro. Il dottor Mike Ryan, a capo del programma di emergenze sanitarie dell'OMS, prefigura gli scenari a cui dovremmo cominciare ad abituarci.
La pandemia, osserva Ryan, è stata il campanello d’allarme della salute del pianeta: «È molto grave… ha colpito ogni angolo di questo pianeta, ma non è detto che sia la “big one”. Viviamo in una società globale sempre più complessa. Queste minacce continueranno. Il pianeta è fragile».
I fattori di questa fragilità sono molteplici, spiega il Lancet Countdown 2020, il rapporto annuale della rivista scientifica sugli effetti del cambiamento climatico sulla salute umana: i cambiamenti climatici che modificano l’habitat dei vettori animali dei virus, l’intrusione umana in un numero di ecosistemi vergini sempre maggiore, la sovrappopolazione, la frequenza e la rapidità con cui le persone si spostano.
“Frenare i fattori determinanti del cambiamento climatico – si legge nel rapporto – aiuterà a sopprimere l'emergere e il riemergere di malattie zoonotiche rese più probabili dall'agricoltura intensiva, dal commercio internazionale di animali esotici e dall'invasione umana negli habitat della fauna selvatica, che a loro volta aumentano la probabilità di contatto tra persone e malattie zoonotiche. L'aumento dei viaggi internazionali e l'urbanizzazione che portano a una maggiore densità di popolazione incoraggiano la rapida diffusione delle zoonosi una volta che si diffondono nella popolazione umana”.
Solo “una politica che privilegia il rafforzamento dei sistemi sanitari, investe nelle comunità locali e garantisce aria pulita, acqua potabile e cibo sano, darà alle generazioni future le basi non solo per sopravvivere, ma per crescere”, prosegue lo studio di Lancet. Senza considerare gli impatti attuali e futuri dei cambiamenti climatici, è probabile che gli sforzi per prepararsi a future pandemie vengano compromessi.
Cambiamento climatico e pandemia, conclude lo studio, sono due crisi convergenti. E ciò a cui stiamo assistendo con la pandemia del nuovo coronavirus può esserci di insegnamento. Molti dei passi compiuti per prepararsi a shock imprevisti, come una pandemia, sono simili a quelli necessari per adattarsi alle condizioni meteorologiche estreme e alle nuove minacce attese dai cambiamenti climatici. «Se c’è qualcosa da imparare, con tutta la tragedia e le perdite che abbiamo avuto, è che dobbiamo agire insieme», commenta Ryan. «Dobbiamo onorare coloro che abbiamo perso migliorando in quello che facciamo ogni giorno. Stiamo imparando, ora, come fare le cose meglio: scienza logistica, formazione e governance».

Leggi anche >> La pandemia è la prova generale di quello che ci aspetta con il cambiamento climatico