La storia misteriosa della variante Omicron ci ricorda che nessuno si salva da solo
18 min letturaAggiornamento 23 dicembre 2021: Sono stati appena pubblicati quattro studi, da parte di ricercatori sudafricani, dall'Imperial College di Londra, da un gruppo di ricercatori danesi e, infine, da uno dell'Università di Edimburgo, in Scozia. Tutti gli studi confermano che la variante Omicron ha rapidamente soppiantato la variante Delta a causa della sua maggiore infettività e che, a fronte di un forte aumento dei casi positivi, non si è visto un aumento corrispondente delle ospedalizzazioni, rafforzando l'ipotesi che la variante Omicron induca meno frequentemente sintomi severi rispetto alla Delta.
Lo studio dei ricercatori sudafricani e del team dell'Imperial College hanno sfruttato il fatto che a causa di una delezione Δ69-70 in Spike presente in Omicron ma non in Delta è possibile discriminare la variante infettante mediante il test molecolare in quanto dei tre geni target su cui si basa il test uno (Spike) salterà e ne resteranno due (S gene Target Failure, SGTF). E questo ha consentito ai due gruppi di studiare le ospedalizzazioni successive all'infezione da parte dei due virus in modo ottimale, ovvero nella finestra di compresenza delle varianti nella stessa popolazione. Va premesso che studi fatti su popolazioni diverse dalla nostra come quella sudafricana vanno letti con estremo interesse ma non va data per scontata la traslabilità dei dati.
Comunque dall'articolo firmato dai ricercatori sudafricani pubblicato il 21 dicembre come preprint emerge che tra l'01/10/21 ed il 30/11/21 ci sono stati 948 casi di infezione non-SGTF (non-Omicron, quindi Delta) di cui 121 ospedalizzati (12.8%) mentre ci sono stati 10.547 casi di infezione SGTF (Omicron) di cui 261 ospedalizzati (2.5%). Si tratta di una riduzione del rischio di ospedalizzazione di circa l'80%.
Tuttavia una volta ricoverati il rischio di malattia grave è comparabile tra casi di Delta ed Omicron. Questo ci dice subito che non siamo di fronte alla variante da lasciar circolare al massimo per uscire finalmente dalla pandemia, come in diversi hanno sperato e hanno proposto.
Un terzo dato di estremo interesse è che il rischio di malattia grave oggi confrontabile tra Omicron e Delta è minore di quello relativo a Delta durante il picco epidemico precedente. Questo ci dice che, probabilmente a causa dell'alto numero di infezioni durante quel periodo, c'è un buon livello di immunità residua nella popolazione attuale che se non è in grado di prevenire l'infezione, è tuttavia in grado di prevenire i sintomi più gravi. Dell'immunità cellulare si è già parlato nell'articolo, ed è legittimo aspettarsi che un buona copertura vaccinale abbia gli stessi effetti di protezione dalla malattia grave.
I dati dell'Imperial College sono analoghi anche se i numeri sono diversi e meno favorevoli. Nel periodo preso in esame ci sono stati 269.000 casi Omicron e 56.000 casi Delta. Nello studio si considerano parametri un po' diversi da quelli sudafricani, ma in sintesi emerge una riduzione del rischio di ospedalizzazione di circa il 40%.
I dati danesi hanno mostrato che tra le persone che sono risultate positive tra il 22 novembre e il 15 dicembre, i casi di Omicron avevano tre volte meno probabilità di essere ricoverati in ospedale rispetto alle persone contagiate da altre varianti. Ma gli esperti hanno avvertito che la concentrazione di focolai di Omicron tra i gruppi più giovani potrebbe distorcere i dati. “Sono principalmente le persone giovani e vaccinate ad essere infettate da Omicron, e quando ci adattiamo a questo, non vediamo prove che Omicron dovrebbe causare una malattia più lieve”, ha affermato Henrik Ullum, direttore dello Statens Serum Institut, l'agenzia di sanità pubblica danese in una conferenza stampa.
In Scozia, i ricercatori hanno osservato quanti pazienti contagiati da variante Delta e Omicron sono stati ricoverati in ospedali e sono giunti alla conclusione che le infezioni da Omicron sono associate a una riduzione di due terzi del rischio di ospedalizzazione rispetto alla variante Delta. Tuttavia, Mark Woolhouse, professore di malattie infettive all’Università di Edimburgo e coautore del nuovo studio ha avvertito che Omicron metterà in difficoltà gli ospedali considerata la maggiore contagiosità di questa variante.
Se questi dati sono incoraggianti, dovremmo tuttavia tornare a leggere questo passaggio dell'articolo (ricordiamo che avere infezioni con sintomi non gravi ma in crescita esponenziale e numeri tanto grandi non è comunque uno scenario favorevole) e capire cosa implichi.
In pratica anche se da un lato abbiamo una variante che richiederebbe quasi la metà (dati UK) o un quinto (dati sudafricani) dei ricoveri rispetto alla Delta, dall'altro questo vantaggio verrà rapidamente bruciato dall'aumento esponenziale dei casi, per cui anche se la percentuale è piccola, come il 2,5% sudafricano, sul totale delle infezioni (se non riusciremo a controllarle e limitarle) il numero sarà molto grande lo stesso, e si teme che metterà in difficoltà le strutture sanitarie. La buona notizia è che almeno abbiamo una carta da giocarci, limitare le infezioni.
B.1.1.529, VOC Omicron.
La Rete fermenta, ribolle, esala, come il vino nuovo nel tino. Lo abbiamo letto e riletto nei giorni scorsi, per sapere quello che succederà ci vuole ancora un po' di tempo. Perché un conto è vedere una mutazione nella sequenza e ipotizzarne l'effetto con un software, un conto è avere un modello sperimentale per testarla in vitro, un conto è vederla in azione nella popolazione. Ma i primi dati iniziano a uscire, e la situazione è caotica. C'è chi, come il Regno Unito, dopo aver abolito ogni precauzione oggi si affretta a far terze dosi a tappeto dopo 3 mesi dalla seconda, chi, e sono troppi, deve fare ancora la prima, chi si chiude in casa a quattro mandate sperando di lasciar fuori la porta quello che ha già in casa, ma almeno non ne facciamo entrare di più, chi racconta che finalmente la pandemia è finita perché il virus è farlocco e chi si sgola per ricordare che comunque sarebbe ancora in corso una mandata di Delta che levati, ma pare che nessuno ci pensi più.
Nel frattempo nei laboratori, chi può, chi ha materiale disponibile lavora a tappe forzate per produrre i primi dati preliminari che vengono commentati, condivisi, rimbalzando freneticamente da un account all'altro sui social network come la pallina di un flipper. Vedere tanto confronto e tanta condivisione all'interno della comunità scientifica e tanta partecipazione da chi ne è al di fuori è stata l'unica cosa bella nel corso di questa pandemia. Ma i dati prodotti in questo modo talvolta sono faticosi da capire, sono molto preliminari, spesso sembrano contraddittori. L'infezione è leggera? Ma i bambini sotto i due anni si infettano e si ammalano come non mai. E le ospedalizzazioni aumentano. Ma i morti no, o forse sì.
È uno strano déjà vu, quando ormai speravamo che tutto si stesse gradualmente normalizzando ci ritroviamo di nuovo come a gennaio e febbraio 2020, smarriti e con la stessa frenesia di capire, di avere i primi dati da analizzare, con le stesse domande: e ora cosa succede?
Proprio per evitare la confusione, le incomprensioni e la sfiducia negli scienziati "che ognuno dice cose diverse e non ci capiscono niente" vissute durante la prima ondata è importante capire che in queste fasi di emergenza le cose si fanno inevitabilmente in fretta, si lavora con materiale limitato, ci si basa inevitabilmente su quello che già si sa che potrebbe non essere vero oggi, chiunque ha un risultato, un'ipotesi, qualcosa da dire, la dice perché potrebbe essere importante ed è giusto che lo faccia. Ma così si diffonde anche una grande quantità di dati e risultati, veri ma parziali, a volte difficili da associare tra di loro, a volte frutto dell'ansia di dire qualcosa. Dati che è giusto siano accessibili a tutti e in tempo reale. Ma è necessario che chi li segue tenga a mente queste difficoltà. Anche nell'emergenza la conoscenza è un percorso progressivo che si costruisce con ipotesi, osservazioni e conferme. Magari lavorando in fretta e lavorando di notte, ma le cose per saperle prima bisogna conoscerle. Per cui ascoltiamo con un po' di distacco chi oggi va in televisione a dire con sicurezza quello che succederà fra una settimana o un mese.
Cosa sappiamo sulla variante Omicron e perché sembra aver cambiato le regole del gioco
Tante incertezze e confusione sono dovute al fatto che questa variante di SARS-CoV-2 in effetti è veramente molto diversa da quelle che abbiamo già visto e non sappiamo come si comporterà. Quello che sappiamo al momento è che la variante è stata isolata inizialmente in Botswana (secondo le autorità del paese da soggetti stranieri in visita diplomatica) e in Sudafrica. Dove in passato hanno avuto già dei picchi epidemici di COVID-19 notevolissimi tanto da aver già tirato fuori la variante Beta che ci stava facendo paura perché capace di immunoevasione (ma poi è arrivata la Delta che si replica di più e l'ha spazzata via come ha fatto con tutte le altre varianti).
Stavolta sembra che la Delta abbia trovato un osso duro con cui competere. Sappiamo che è stata già trovata in un numero crescente di altri paesi che ormai è inutile enumerare (tanto chi non c'è seguirà a breve), che all'inizio erano tutti casi importati ma oramai Omicron è tra noi e ce la passiamo a vicenda. E il fatto che soppianterà Delta come variante predominante non sembra tanto una questione di se ma di quando. E se l'andamento continua in questo modo, la risposta per alcuni paesi è "molto presto".
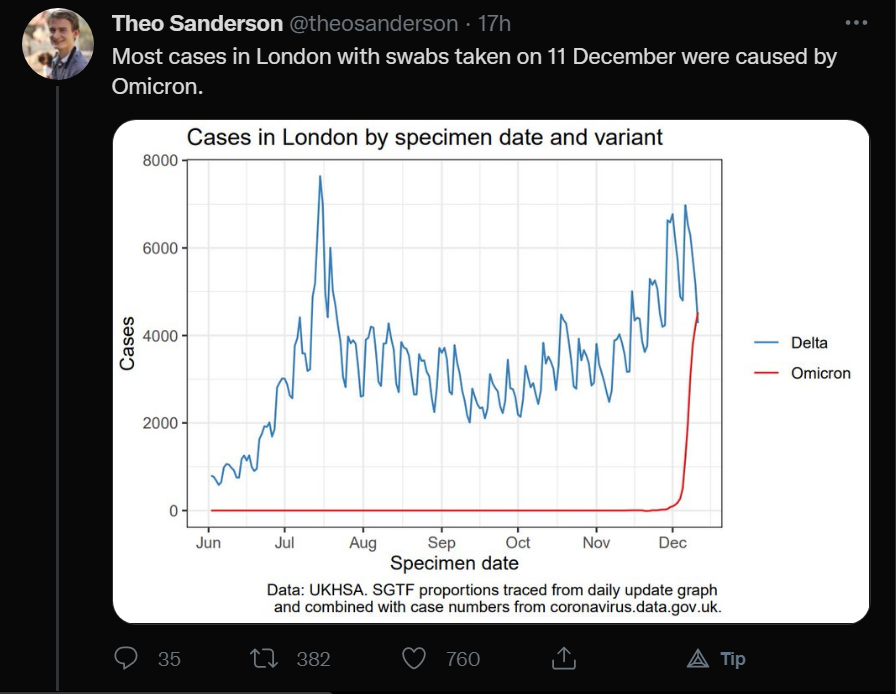
Sappiamo che i casi in Sudafrica, nel Regno Unito, in Danimarca, dove si fa molta sorveglianza e molto sequenziamento, sono in forte aumento, il virus sembra avere un tempo di raddoppio dei contagi di 2-3 giorni, e infatti le curve con l'andamento dei casi hanno una pendenza stupefacente. Riguardo a sintomi, ricoveri e anche mortalità ci vuole ancora tempo ma già si iniziano a vedere aumenti anche per quelli. Anche se per ora sembra che i casi siano meno severi. Questo dato rimane da confermare e da capire quanto dipenda dalle caratteristiche intrinseche del virus e quanto da quelle della popolazione infettata. Un virus in fondo esiste solo in quanto interagisce con l'ospite, ha a disposizione il suo apparato cellulare e molecolare per replicarsi e la sua popolazione per farsi trasmettere. E popolazioni diverse possono interagire in modo diverso con lo stesso virus (copertura vaccinale, infezioni pregresse, età media, patolologie associate prevalenti, clima... Sono fattori che possono cambiare parecchio i numeri di un epidemia).
In tanti paesi, come l'Italia, la variante è stata trovata ma in percentuali minime. Probabilmente è ancora vero, ma è vero anche che noi non facciamo molto sequenziamento dei tamponi positivi, quindi le nostre percentuali minime potrebbero non essere tali. A breve lo sapremo. Ad oggi probabilmente il problema è ancora la variante Delta ma per esempio in Inghilterra già si studiano gli effetti di un affiancamento Delta + Omicron.
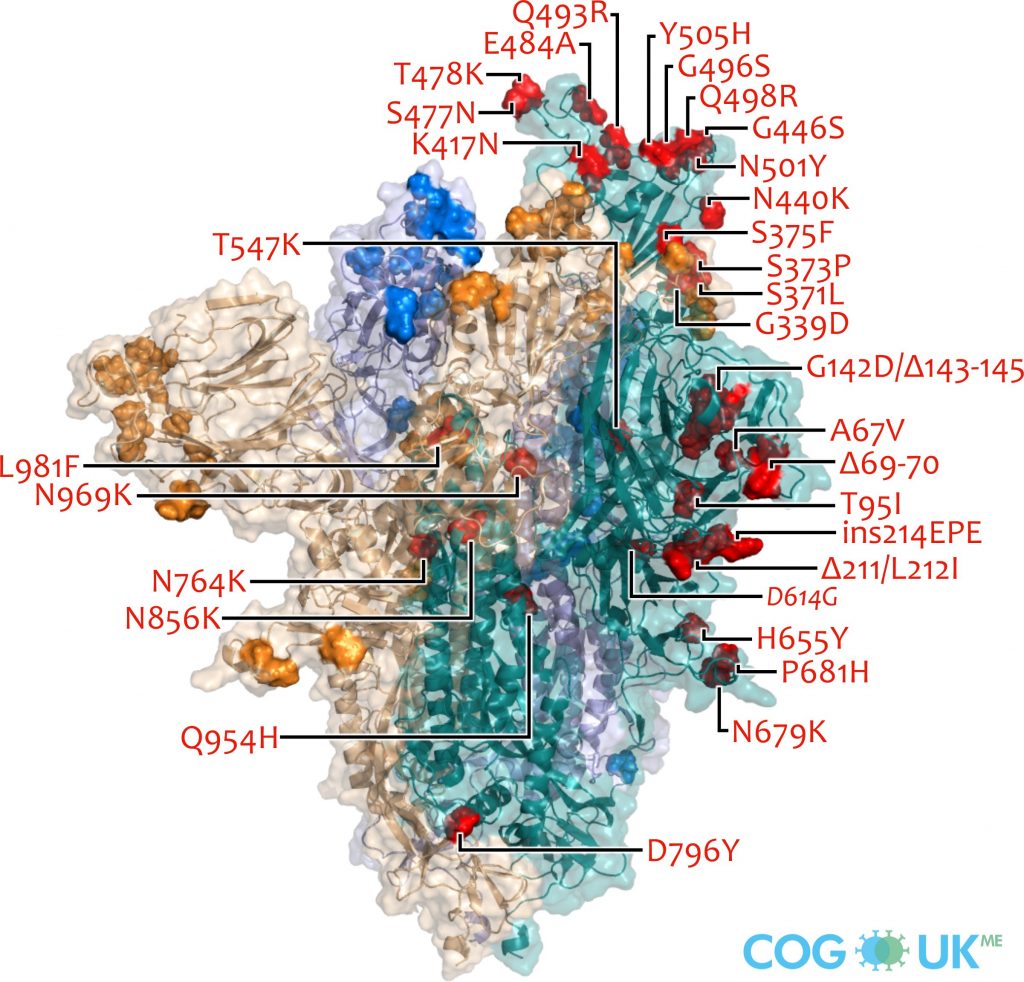
Quello che suscita tanto interesse rispetto alle precedenti VOC (Variants of Concern) è il numero insolitamente alto di mutazioni rispetto al virus di Wuhan, cinquantasette, di cui 37 concentrate nella Spike che è la chiave che il virus usa per entrare nelle cellule, e ben 15 nel Receptor Binding Domain della Spike, ovvero la regione che interagisce fisicamente con il recettore cellulare ACE2 al momento dell'infezione (Qui un ottimo sito per confrontare le strutture).
Ma perché tante mutazioni fanno paura?
Un motivo è che le mutazioni possono alterare la struttura tridimensionale e quindi le funzioni della proteina codificata dal gene in cui si trovano.
Per esempio, potrebbero modificare l'affinità della proteina Spike per il recettore cellulare. Il virus insomma potrebbe infettare con maggiore efficacia (e sembra essere questo il caso), ma potrebbe anche scoprirsi più o meno compatibile con tipi cellulari diversi. E invero dati molto preliminari in un sistema ex-vivo (ovvero frammenti di tessuto espiantati ed infettati in coltura) sembrano suggerire una capacità molto più elevata di Omicron di infettare le cellule bronchiali, già in 24 ore. Se questo dato venisse confermato avremmo già un motivo per spiegare la grande infettività della variante (molto virus nelle alte vie aeree già a 24 ore dall'infezione). Gli autori poi vedono anche una minore capacità di Omicron di infettare il polmone, circa 10 volte di meno e ipotizzano che questo sia associabile a sintomi meno severi. È vero che sia SARS-CoV-2 che SARS-CoV e MERS-CoV i danni peggiori li hanno fatti replicandosi nei polmoni e scatenando la tempesta di citochine. Tuttavia, mentre il primo dato sembra molto solido, il secondo lascia alcuni dubbi sulla sua significatività statistica, quindi aspettiamo conferme.
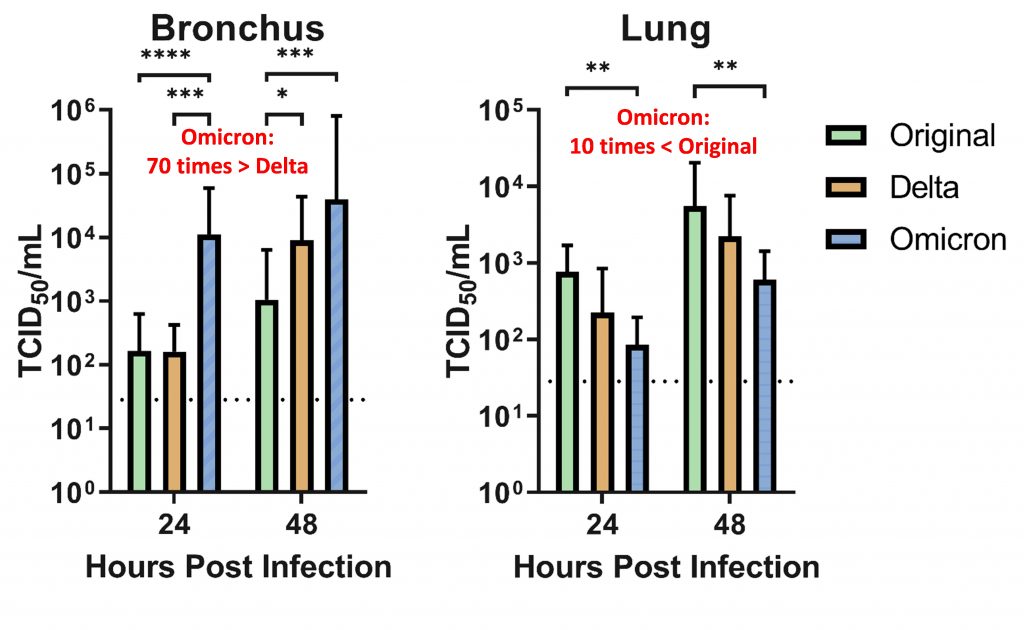
Molte mutazioni nella regione di legame al recettore poi potrebbero anche favorire l'interazione con recettori cellulari in animali diversi e quindi ulteriori salti di specie. Che in fondo sono aspetti che non conosciamo molto di SARS-CoV-2. Di nuovo, dati molto preliminari suggerirebbero una buona capacità di Omicron di legare il recettore ACE2 nel topo. Su questo ci torniamo.
Per comprendere la difficoltà di fare previsioni rapide sulle caratteristiche di questo virus, è interessante notare che mentre alcune delle singole mutazioni sembrano ridurre l'affinità del virus per il recettore, il loro effetto combinato sulla struttura tridimensionale della proteina sembra invece aumentarla.
Un secondo motivo per temere un virus con molte mutazioni, e forse è quello di maggiore interesse al momento, è che singole mutazioni alterino a tal punto la struttura degli epitopi contro i quali abbiamo fatto gli anticorpi dopo vaccinazione o infezione, da rendere il nostro sistema immunitario incapace di riconoscere e neutralizzare il virus in modo efficace (immunoevasione).
Per capire, bisogna pensare che gli anticorpi non riconoscono la struttura di una proteina intera, o del virus intero, ma di piccoli pezzi della proteina chiamati epitopi. Se considerassimo una proteina come una pagina di testo, è come se noi imparassimo a riconoscere quella pagina imparando alcune parole qua e là. Così saremo in grado di ritrovarla in fretta sfogliando il libro. Ma se ci dessero una copia del libro con tanti errori di stampa, rischieremmo di non riconoscere più alcune delle parole che avevamo imparato e avremmo difficoltà a ritrovare la pagina che ci interessa.
Ovvero più numerose sono le mutazioni, più saranno gli epitopi contro cui abbiamo prodotto anticorpi che cambiano struttura e non saranno più riconosciuti.
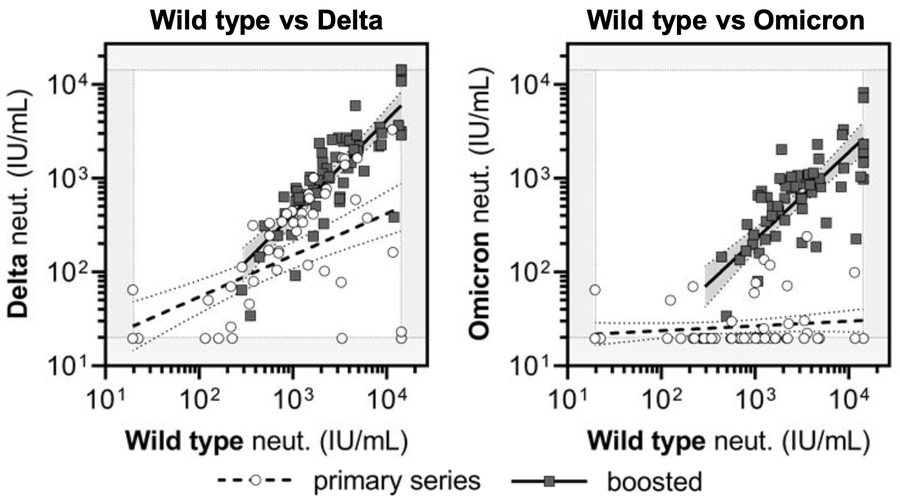
In un articolo puramente computazionale pubblicato su Virological.org, si stima che gli epitopi nella spike della variante Omicron coinvolti dalle sue 37 mutazioni siano circa il 30%, contro il 15% della variante Gamma che è la variante con maggiore tendenza ad immunoevasione nota fino a oggi. Significa che i nostri anticorpi continuano a riconoscere la proteina Spike del virus, ma con minore efficienza. Per sapere questo cosa comporti concretamente, bisogna fare i test di neutralizzazione mettendo il virus con le sue mutazioni a confronto con gli anticorpi nel siero di soggetti precedentemente infettati o vaccinati. Questo tipo di test ci ha già detto che col passare dei mesi dalla vaccinazione si stava assistendo, specialmente negli anziani, a una diminuzione della capacità degli anticorpi di neutralizzare il virus (la variante Delta) consentendo la reinfezione anche di chi si era vaccinato diversi mesi prima e spingendo all'uso di una terza dose booster per limitare il numero dei positivi tra i vaccinati. In quel caso era un problema di anticorpi.
Ora gli stessi test ci dicono che con Omicron invece il problema è l'antigene, ovvero il virus. Gli anticorpi prodotti dopo due dosi di vaccino che funzionavano molto bene con Alfa e abbastanza bene con Delta, con Omicron stentano a neutralizzare il virus. Tutti abbiamo letto che l'efficienza è ridotta a circa il 35% e questo, assieme all'aumento dell'affinità per il recettore cellulare ACE2 (e, se confermato, alla grande rapidità ed efficienza di infezione nei bronchi) probabilmente spiega l'aumento rapidissimo dei nuovi casi di Omicron rispetto a Delta che stiamo vedendo: maggiore infettività e una certa capacità di infettare anche chi con le altre varianti sarebbe immune significa un numero maggiore di infezioni.
Insomma come aveva già fatto Delta, con la sua comparsa sulla scena Omicron sembra aver cambiato di nuovo le regole del gioco. Sappiamo che le cose migliorano con una terza dose booster (si risale a un'efficienza del 75%) ma come più d'uno ha osservato correttamente, non si può pretendere di contrastare con qualcosa che ha un aumento lineare (l'efficacia vaccinale e la copertura vaccinale) qualcosa che aumenta in modo esponenziale (il numero delle infezioni). Soprattutto con una quantità così grande di persone disponibili all'infezione, tra non vaccinati e scarsamente immuni, tutto fa pensare che questa ondata possa essere molto lunga.
Alcune buone notizie
Però qualche buona notizia c'è e riguarda proprio l'efficacia vaccinale, che non è limitata alla capacità degli anticorpi circolanti di neutralizzare il virus bloccando l'infezione sul nascere, ma anche a quella di prevenire sintomi più gravi e malattia.
Una prima buona notizia è che la terza dose – che abbiamo definito booster perché amplifica la produzione di anticorpi – non ha solo un vantaggio quantitativo ma anche qualitativo. Gli anticorpi prodotti dopo la terza dose infatti sembrano avere un’affinità maggiore per la Spike di Omicron rispetto a quelli presenti dopo due dosi. Questo però non ha un effetto sulla capacità di prevenire l'infezione ma su quella di prevenire la malattia perché è un meccanismo che si attiva proprio con l'infezione.
A seguito della vaccinazione abbiamo una produzione rapida e massiccia di anticorpi, che nelle settimane successive calerà. Ma alcune delle cellule B che stimolate dal vaccino hanno prodotto gli anticorpi restano come cellule con memoria e migrano nei linfonodi pronte ad attivarsi in caso di reinfezione. Tuttavia durante i mesi queste cellule aumentano la capacità degli anticorpi che producono sotto stimolazione di riconoscere l'antigene mediante un meccanismo decisamente non da affrontare qui chiamato ipermutazione somatica. Per cui l'effetto della terza non sarà solo di far produrre di nuovo anticorpi ma di far produrre anticorpi nuovi molti dei quali saranno più specifici per la proteina mutata e più efficaci.
Una seconda buona notizia è che gli epitopi riconosciuti nel virus dal recettore dei linfociti T CD4 e CD8 – che in Omicron sono conservati al 100% – sono in percentuale altissima. Questo significa che l'immunità cellulare da vaccinazione o infezione precedente, che si basa sui linfociti T, dovrebbe essere ancora valida.
Ma, di nuovo, questo non ha un effetto sulla capacità di prevenire l'infezione perché l'immunità cellulare viene attivata dall'infezione. Però è molto efficace nel contrastarla rapidamente. E questo sarebbe un secondo motivo per spiegarsi l'aumento dei contagi con sintomi non tanto gravi in chi è stato già infettato o vaccinato.
Quali sono gli effetti di Omicron?
Per controbilanciare tante buone notizie però ricordiamo che avere infezioni con sintomi non gravi ma in crescita esponenziale e numeri tanto grandi non è comunque uno scenario favorevole perché fra quei casi ci saranno statisticamente quelli per cui quei sintomi non sono leggeri, e anche se la percentuale è piccola, in numero assoluto saranno molti. E concentrati tutti insieme nelle prossime settimane come ormai si teme nel Regno Unito, potrebbero essere troppi.
Su cosa succeda a chi non è stato né infettato in precedenza né vaccinato invece ancora non ci sono molti dati chiari, perché i primi dati vengono dal Sudafrica, dove vista la portata dei picchi epidemici precedenti non è facile trovare persone sicuramente mai infettate da SARS-CoV-2.
Fino ad ora non abbiamo analizzato in dettaglio le mutazioni perché forse non è questo il contesto adatto, ma è il caso di fare solo un accenno al fatto che qualcuno abbia fatto l'ipotesi un po' fantasiosa che la pandemia sia finita perché questa variante ha una inserzione unica di 9 nucleotidi (tradotti nei tre amminoacidi Acido Glutammico-Prolina-Acido Glutammico, EPE) nella posizione 214 di Spike che potrebbe essere il prodotto della ricombinazione con un altro coronavirus di quelli buoni che provocano solo un raffreddore, o con un RNA umano presente nella cellula infettata dal virus. E questo implicherebbe che anche SARS-CoV-2 finalmente sia diventato più "buono" o si sia adattato maggiormente all'uomo.
È abbastanza evidente che tre amminoacidi sui 1.273 della proteina Spike non cambiano la natura del virus, non lo rendono né più buono né più "umanizzato". Sono solo la prova che SARS-CoV-2, come già si sapeva, è in grado di ricombinare con altri virus coinfettanti mediante un meccanismo chiamato template switching, e in caso quella mutazione data la posizione in un epitopo specifico per le cellule T contribuisce all'immunoevasione.
Come (e dove? E quando?) si è originata Omicron?
Ma se i dati sull'effetto delle mutazioni di Omicron stanno già uscendo, più difficile sarà sapere il perché di tante mutazioni. Dove e come si è selezionata questa variante? Le varianti precedenti sono tutte emerse in popolazioni in cui c'era stata una circolazione virale non controllata, che significa un numero enorme di replicazioni, che significa una notevole variabilità genetica a cui attingere e in cui selezionare alcune mutazioni vantaggiose. E più vantaggiose sono state fino a oggi quelle che hanno favorito una maggiore capacità di replicazione o di infezione. Ma Omicron è anomala per due motivi.
Il primo è il numero elevato di mutazioni ma il secondo è la sequenza in sé. Confrontata con le sequenze accumulate nel database Gisaid nel corso di quasi due anni di pandemia, la sequenza di Omicron apparentemente deriva da quella di un virus che circolava a metà 2020, come si vede bene nella figura con l'albero filogenetico (la ramificazione rossa).
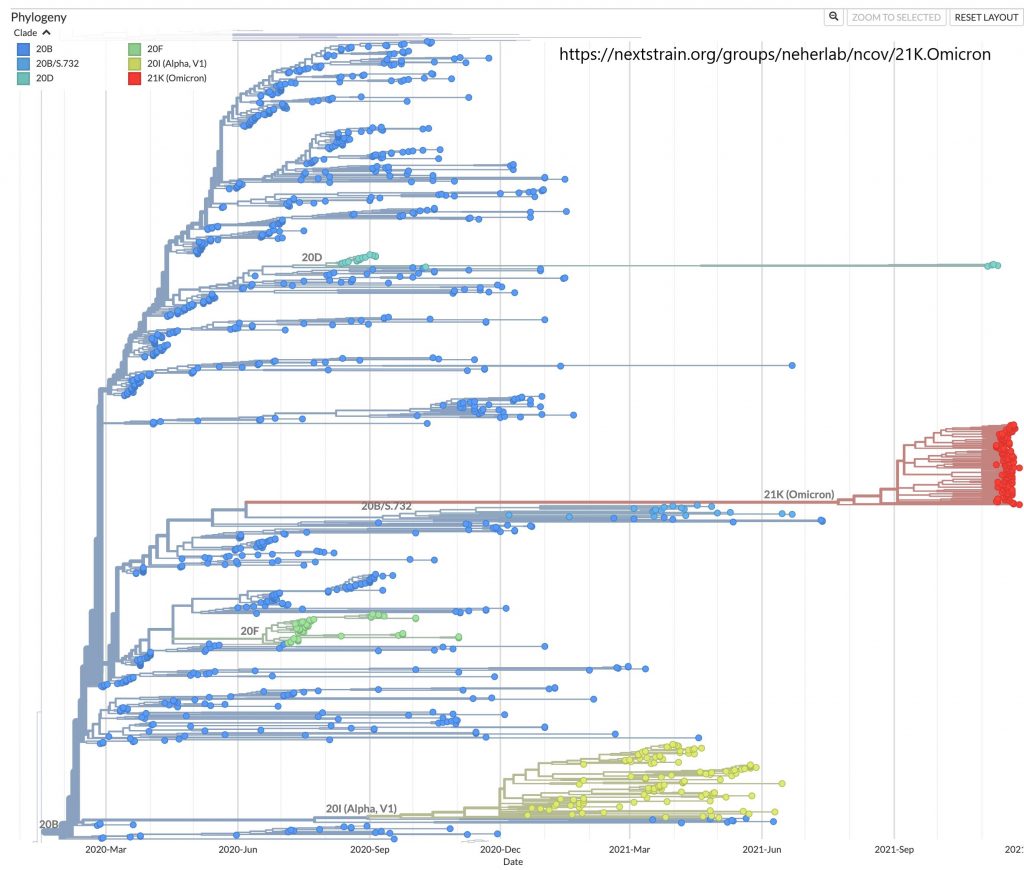
Mentre la popolazione virale che nel tempo ha continuato a diffondersi e infettare la popolazione umana condivide i cambiamenti accumulati nel tempo, Omicron non lo ha fatto. È come se oggi incontrassimo qualcuno che indossa abiti e scarpe che anche noi usavamo 20 anni fa ma che col tempo abbiamo sostituito con altri. Ci chiederemmo "ma questo dove è stato fino a oggi?".
E su dove sia stato Omicron fino a oggi la discussione è aperta, le varie ipotesi hanno punti forti e punti deboli ma come per tutte le questioni delle origini che non abbiamo visto, forse resteranno tali.
Una prima ipotesi è che la variante si sia selezionata e diffusa in una comunità in cui non è stata vista perché poco o per niente controllata, e non in contatto con noi (noi inteso come comunità estesa in cui un virus in pochi giorni da Manaus arriva a Perugia). Il che esclude il Sudafrica dove si controlla e si sequenzia molto. Ma nei paesi confinanti no, e almeno nelle fasi iniziali della sua diffusione Omicron potrebbe essere stata nascosta a una sorveglianza scarsa o inesistente da una predominanza di Delta. Però tanto isolamento è poco probabile, anche in Africa. E dov'era questa popolazione? Per accumulare così tante mutazioni deve esserci stato un numero enorme di casi, di infezioni e di replicazioni virali. Possibile non averne alcuna traccia? E perché le forme intermedie tra il virus originale e Omicron, più infettive e più diffuse dell'originale non sono state viste? Perché non sono arrivare a noi? Quando e come la variante sarebbe entrata in contatto con noi? Molte domande senza risposta.
La seconda ipotesi, affascinante quanto difficile da provare, è che la variante si sia selezionata, evoluta e poi nascosta a lungo in una comunità "alternativa", la popolazione di una specie animale, ma non abbiamo idea di quale. Sarebbe un caso di zoonosi inversa e successivo spillover con passaggio uomo>animale>uomo che abbiamo già visto con i visoni in Danimarca, può tranquillamente succedere ancora. Il gran numero di mutazioni concentrate nella proteina spike potrebbe essere la conseguenza dell'adattamento del virus a un animale e del ritorno all'uomo.
È bene ricordare che SARS-CoV-2, che secondo alcuni era così "evidentemente adattato all'uomo" da essere stato per forza creato in laboratorio, ha infettato senza problemi molti animali anche lontani dall'uomo, buoni ultimi della lista gli ippopotami. Il problema è capire quale potrebbe essere la specie animale.
Due articoli pubblicati come preprint proprio in questi giorni (il primo citato prima, il secondo è questo) rimettono in gioco il topo. E che SARS-CoV-2 fosse in grado di infettare un topo senza tanti adattamenti era già noto. È un'ipotesi abbastanza inquietante, vista la storica promiscuità tra uomini e topi. Ricordiamo che spesso un agente infettivo diventa endemico se trova un suo reservoir (serbatoio) in una specie animale che noi non abbiamo modo di controllare, come il plasmodio della malaria nelle zanzare.
La terza ipotesi è che la variante si sia selezionata, evoluta e nascosta per tanto tempo nelle cellule di una persona fortemente immunocompromessa, come una persona infettata da HIV, situazione estremamente frequente in molti paesi africani. In questi casi l'organismo che ospita il virus non ha una risposta immunitaria in grado di sbarazzarsene. In conseguenza il virus (che in effetti è una popolazione virale in continua evoluzione) trova un ambiente ottimale e molto permissivo in cui replicarsi e mutare restando comodamente dov'è per molti mesi con la possibilità di accumulare molte mutazioni invece di dover frammentare il suo percorso evolutivo infettando molte persone con i rischi e le limitazioni che questo comporta. Difficile accumulare così tante mutazioni in questo modo.
Diverse mutazioni presenti nella variante Alfa e ora in Omicron sono state già viste in pazienti immunodepressi con COVID-19. Va aggiunto che questi pazienti vengono spesso trattati (se vengono trattati) con antivirali, plasma convalescente, anticorpi monoclonali, tutti trattamenti che hanno un'efficacia parziale e da soli non riescono a debellare il virus, per cui il virus si trova sottoposto per molto tempo alla pressione selettiva di farmaci e anticorpi e notevoli probabilità che si selezionino individui in grado di sfuggire a quegli ostacoli e di espandersi, ed ecco che abbiamo la selezione di varianti capaci di farmaco-resistenza e immunoevasione. Ovviamente anche questa è solo un’ipotesi ed è improbabile trovare il paziente in cui si sarebbe selezionata la variante per dimostrare che sia andata così.
È davvero il momento di ripensare un modello basato su iniquità ed esclusione
In conclusione, non sappiamo da dove provenga questa variante, e non sappiamo cosa comporterà. Forse avremo un gran numero di infezioni senza tante conseguenze, forse ci abitueremo a nuove regole di contenimento quotidiano con una quarantena ogni tanto, forse saremo costretti a tornare a chiuderci nel tentativo di spegnere l'incendio. Forse l'incendio brucerà lontano dai nostri occhi, dove non lo vedremo, come non lo abbiamo visto accendersi e crescere fino a che non è divampato da noi.
Quale sia la storia di Omicron per ora non si sa, e se questo non cambierà la capacità di espansione del virus, non essere nemmeno in grado di tracciarne le origini dovrebbe farci capire che abbiamo costruito un sistema in cui ci sono delle enormi aree grigie in cui ignoriamo totalmente o tolleriamo quello che succede. È giusto spingere al massimo per affrontare il problema della vaccine equity, ma la storia misteriosa di questa variante ci dice quanto sia sbagliato e anche pericoloso aver costruito un sistema basato su iniquità (non solo vaccinale) ed esclusione, in cui non percepiamo come un problema nostro milioni di persone che non solo non hanno i nostri vaccini ma non hanno nemmeno modo di sapere se sono stati investiti dalla pandemia o no, e si ammalano e muoiono per infezioni e malattie che per noi sono più oggetto di studio che problema da risolvere.
Come ha detto anche recentemente il direttore dell'OMS, Tedros Adhanom Ghebreyesus, "la priorità globale deve essere quella di aiutare tutti i paesi a raggiungere l'obiettivo del 40% di vaccinati il più rapidamente possibile e l'obiettivo del 70% entro la metà del prossimo anno. Nessun paese può uscire dalla pandemia a colpi di dose booster. E le terze dosi non possono essere viste come un biglietto per andare avanti con le festività programmate, senza bisogno di altre precauzioni".
E tuttavia le prime reazioni all'emergenza sono state le chiusure dei collegamenti con paesi già in difficoltà e la corsa alle terze dosi. L'emergenza non sta portando più vaccini ai paesi poveri ma più terze dosi da noi. Il che è prevedibile. Ma il fatto che oggi ci ritroviamo come due anni fa a guardare i casi aumentare e chiederci ora cosa succederà per qualcosa che può essere successo in una persona infettata dall'HIV in un paese che forse non sapremmo trovare nemmeno sulla carta geografica, ci dice che è veramente il momento di fare uno sforzo e ripensare un modello non sostenibile.