Ritardi nelle cure di pazienti non COVID, sovraccarichi, stress per il personale: l’impatto della pandemia sui sistemi sanitari
13 min letturaA inizio 2022, l’ECDC (il Centro europeo per la prevenzione e il controllo della malattia) ha comunicato che, nelle settimane successive, la diffusione della nuova variante Omicron avrebbe comportato un grande volume di nuovi casi di COVID-19. Una situazione che avrebbe potuto portare forti criticità e disagi e che avrebbe messo “a dura prova i sistemi sanitari e la società” dei paesi. Appena un mese prima Mike Ryan, direttore esecutivo del Programma per le emergenze sanitarie dell'Organizzazione mondiale della sanità (OMS), durante una conferenza stampa in cui chiedeva agli Stati di prepararsi in tempo per reggere l’urto di una nuova ondata di casi di nuovo coronavirus Sars-CoV-2, aveva avvertito che «i sistemi sanitari sono più deboli ora rispetto a un anno fa»: «A volte puoi reagire al primo colpo, ma è molto difficile farlo dopo il secondo e il terzo. Quello è il problema».
Da marzo 2020 gli ospedali e gli operatori sanitari che vi lavorano stanno affrontando, infatti, (con ritmi differenti basati sull’andamento epidemiologico nei vari paesi), un pesante onere. La pandemia di COVID-19 ha avuto e continua ad avere conseguenze impattanti sia per coloro direttamente colpiti dalla malattia sia anche a livello indiretto per le persone non risultate positive al nuovo coronavirus, costringendo a ritardare esami importanti e cure e mettendo a dura prova il sistema sanitario.
L'impatto della pandemia sui sistemi sanitari nel mondo
Come spiega l’Organizzazione per la cooperazione e lo sviluppo economico (OCSE) in un recente rapporto, la pandemia di COVID-19 è la più importante crisi sanitaria globale dall'influenza spagnola del 1918, anche per le sue conseguenze indirette sull'accesso alle cure. Nel 2020, rispetto al 2019, ad esempio, “lo screening del cancro al seno è diminuito in media di 5 punti percentuali” in sette paesi con dati annuali comparabili, e nello stesso periodo di tempo “il numero medio dei giorni in lista d'attesa è aumentato in media di 58 giorni per la sostituzione dell'anca e di 88 giorni per la sostituzione del ginocchio”.
Secondo uno studio pubblicato a ottobre 2021 sul sito del National Center for Biotechnology Information, solo con il tempo capiremo fino a che punto i ritardi nella diagnosi del cancro al seno durante la pandemia di COVID-19 hanno influito sul trattamento di questi tumori e sulla sopravvivenza delle persone colpite. In base a una stima prodotta a luglio 2020, i ritardi diagnostici a causa della pandemia di COVID-19 nel Regno Unito causeranno entro cinque anni un aumento sostanziale di decessi evitabili causati dal cancro al seno, al colon-retto, all’esofago e ai polmoni.
L’OCSE spiega anche che “per aumentare la capacità dei sistemi sanitari e affrontare l'impennata di casi di nuovo coronavirus, molti paesi hanno rinviato gli interventi chirurgici non urgenti. Di conseguenza, è aumentata la quantità di tempo che i pazienti hanno trascorso in lista d'attesa. In sette paesi dell'OCSE con dati disponibili, i tempi di attesa per tre interventi chirurgici – chirurgia della cataratta, chirurgia sostitutiva dell'anca e del ginocchio – sono tutti aumentati in ciascun paese nel 2020, rispetto all’anno precedente”. Inoltre, "in molti paesi è stato ampliato il numero di letti ospedalieri disponibili, ridisegnando le politiche di dimissione ospedaliera e posticipando i ricoveri programmati per cure non urgenti”.
In base alle analisi dell’Organizzazione per la cooperazione e lo sviluppo economico, sono stati i primi mesi della pandemia ad aver avuto un impatto maggiore sull'aumento dei tempi di attesa per i pazienti negli ospedali e sulla riduzione dei percorsi di cura: “I dati dei primi mesi della crisi sanitaria indicano che i ricoveri ospedalieri per eventi cardiovascolari, inclusi infarto miocardico acuto e ictus, sono inizialmente diminuiti del 40% o più in molti paesi, tra cui Austria, Brasile, Francia, Germania, Grecia, Spagna, Regno Unito e Stati Uniti”. Le successive ondate e i conseguenti picchi di ricoveri per COVID-19 hanno continuato a interrompere le normali procedure sanitarie ma in modo minore. È necessario comunque tenere conto che l’arretrato accumulato sarà difficile da affrontare, “in particolare in quei paesi che hanno una capacità ospedaliera più limitata, e potrebbero necessitare di importanti risorse aggiuntive”.
Sempre l’OCSE documenta anche che durante la pandemia “molti pazienti che vivono con patologie croniche hanno riscontrato gravi interruzioni nell'assistenza alla persona”: “Due studi, che coprono rispettivamente 163 e 47 paesi, hanno entrambi rilevato che l'ipertensione e il diabete sono le due condizioni più colpite. In Portogallo, ad esempio, tra il 2019 e il 2020 il numero di esami del piede per la cura del diabete è diminuito del 24%, mentre in un campione rappresentativo a livello nazionale negli Stati Uniti, due quinti degli adulti che vivono con almeno una malattia cronica hanno riferito di avere avuto l’assistenza ritardata o assente”.
La pandemia ha avuto conseguenze importanti anche sulle persone che lavorano negli ospedali e che si occupano della cura dei pazienti, con gli elevati carichi di lavoro che hanno influito sul benessere di molti operatori sanitari e sociali, causando burn-out, ansia, depressione e stress. L’OCSE avverte comunque che ci vorrà ancora tempo per capire le conseguenze a lungo termine di questi ritardi sulla salute delle persone.
Cosa è successo in Italia nel 2020
Per monitorare le conseguenze dirette e indirette della pandemia sui sistemi sanitari in Italia, è utile rifarsi al Piano Nazionale Esiti (PNE) 2021 pubblicato lo scorso dicembre dall'Agenzia nazionale per i servizi sanitari regionali (AGENAS) in collaborazione con l'Istituto Superiore di Sanità (ISS) e con il Dipartimento di Epidemiologia della ASL Roma 1. Nel 2020, riassume Quotidiano Sanità, i ricoveri hanno subito una brusca frenata rispetto al 2019, “con un calo medio del 20% (quelli urgenti sono diminuiti del 13%, gli ordinari programmati del 25%, il Day hospital del 28%). In numeri: 1 milione e 720 mila ricoveri totali in meno”.
Andando a vedere alcuni aspetti nel dettaglio, si vede ad esempio che per l’ospedalizzazione per infarto miocardico acuto (IMA) i dati mostrano che negli anni si è verificata una progressiva riduzione dovuta in parte “all’adozione in Italia di politiche sanitarie orientate al contrasto dei comportamenti individuali favorenti l’insorgenza di malattie ischemiche (...) e in parte a un progressivo miglioramento della qualità dei dati”. Ma nel 2020, a causa della congiuntura pandemica, si è registrata un’evidente flessione dei ricoveri, stimabile intorno al 12%, cioè circa 14.800 ricoveri in meno.
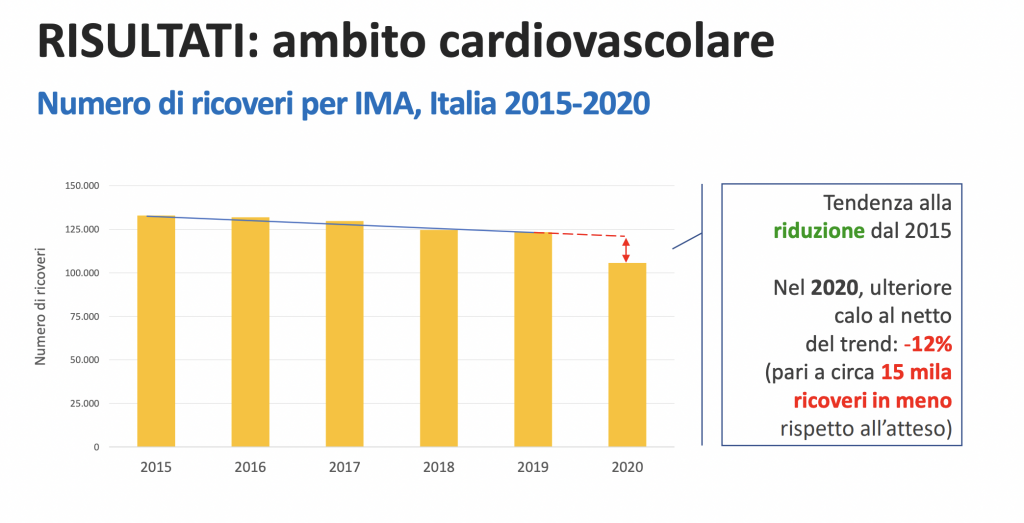
Tra le ipotesi in campo per spiegare questa riduzione, il rapporto indica che “vi è una possibile diminuzione dell’incidenza di eventi cardiovascolari in conseguenza della diminuita esposizione durante il lockdown a fattori scatenanti quali l’inquinamento atmosferico e lo stress fisico”. Inoltre, potrebbe aver pesato anche un minore ricorso alle strutture di pronto soccorso da parte dei casi meno gravi. AGENAS afferma anche che “i dati Istat sulla mortalità nella prima ondata pandemica (marzo-aprile 2020) hanno mostrato un incremento (seppur lieve) dei decessi attribuibili a malattie cardiache ischemiche (+5%). Inoltre, contestualmente alla riduzione dei ricoveri, si è registrato un leggero aumento della mortalità a 30 giorni dall’ammissione in ospedale, dal 7,9% nel 2019 all’8,3% nel 2020”. Si tratta, avverte l'agenzia nazionale, di un aumento, “stimabile intorno all’1% rispetto al valore atteso”, che “segna un’inversione di tendenza dopo anni di contenimento della mortalità, e potrebbe aver risentito di un minore ricorso all’assistenza ospedaliera da parte dei pazienti con quadri clinici più lievi, come anche di una possibile maggiore gravità dei casi di infarto ricoverati nel 2020 rispetto agli anni precedenti”.
Passando agli interventi programmati, si veda l'esempio di quelli di bypass aorto-coronarico (BAC): “Nel 2020 si è verificata una drastica contrazione della casistica, con 3.504 interventi in meno rispetto al 2019 (pari a una riduzione del 24%)”. Un altro esempio è rappresentato dagli interventi sulle valvole: “Rispetto agli anni precedenti, che avevano fatto registrare un marcato trend in aumento, nel 2020 gli interventi si riducono drasticamente di 6371, per un valore corrispondente a -17,9% rispetto al 2019”.
Per quanto riguarda poi l’ictus ischemico (queste forme rappresentano l’80-85% degli episodi ictali), nel 2020 si è osservata una marcata riduzione, con 10.343 ricoveri in meno rispetto al 2019 (-12,3%): “La riduzione attribuibile al mancato ricorso alle strutture di emergenza-urgenza nella congiuntura della pandemia è stimabile intorno a -11% (circa 9 mila ricoveri in meno rispetto all’atteso)”. A fronte di tale riduzione nell’ospedalizzazione, si legge ancora, è stato “registrato un aumento della mortalità a 30 giorni dal ricovero per ictus ischemico”: “Si evidenzia come la mortalità, in calo in questi anni dal 12,0% nel 2015 al 10,1% nel 2019, sia risalita nel 2020 all’11,1%. Una lettura congiunta dei dati di ospedalizzazione e di mortalità sembra suggerire un minor ricorso alle strutture di emergenza-urgenza durante il lockdown da parte dei soggetti colpiti da eventi ischemici acuti. Peraltro, i dati Istat sulla mortalità nella prima ondata pandemica (marzo-aprile 2020) hanno mostrato un leggero incremento dei decessi attribuibili a malattie cerebrovascolari (+13%). Inoltre, l’aumento della mortalità a 30 giorni (+1,5% rispetto al valore atteso in base al trend) potrebbe aver risentito di un ridotto accesso all’assistenza ospedaliera, soprattutto da parte dei pazienti con quadri clinici più lievi”.
Sui tumori, il rapporto di AGENAS mostra come nel 2020 per il carcinoma mammario – che rappresenta circa il 30% di tutti i tumori e risulta essere la neoplasia più frequentemente diagnosticata, oltreché la prima causa di morte per tumore nelle donne in tutte le fasce di età – si sia verificata una riduzione dell’ospedalizzazione pari al 10,1% in meno rispetto all’anno precedente: “Se si tiene conto dell’andamento in atto prima della pandemia, tale riduzione corrisponde a circa 7 mila ricoveri in meno rispetto all’atteso”. La flessione durante il primo anno di pandemia può essere “attribuibile a una battuta d’arresto nell’organizzazione dei sistemi screening e nei percorsi di accertamento diagnostico”. Riguardo al secondo tumore maligno per numerosità di casistica, dopo il carcinoma mammario, cioè quello del colon, nel periodo pre-pandemico si era registrata una sostanziale stabilità nel volume di interventi chirurgici, mentre “nel 2020 si è evidenziata una marcata riduzione, pari a -12,0% rispetto al 2019 (circa 3 mila ricoveri in meno)”.
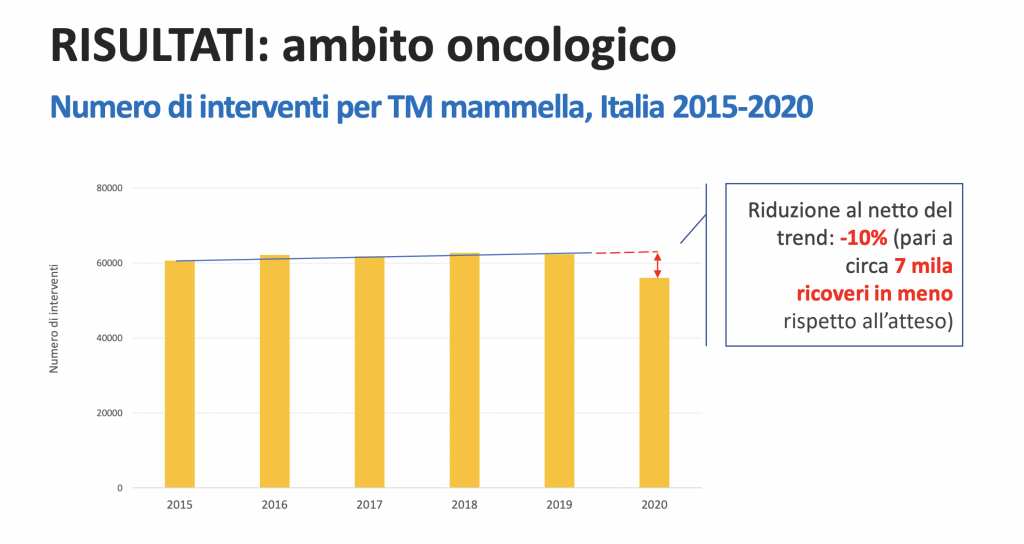
In sostanza, spiega il rapporto di AGENAS, la pandemia di COVID-19 ha avuto un forte impatto sui servizi sanitari, determinando un aumento della domanda di prestazioni urgenti. Una situazione che “ha portato in molti casi a tralasciare, o quantomeno a differire, l’assistenza in elezione (ndr, cioè programmata), con esiti ancora non pienamente valutati dal punto di vista della salute della popolazione”.
La nuova ondata mette di nuovo sotto pressione gli ospedali
A fine 2021, con l’arrivo di Omicron anche in Italia – una variante del nuovo coronavirus considerata in base a evidenze scientifiche maggiormente trasmissibile rispetto a Delta –, si è registrata un’impennata di casi con un conseguente aumento dei ricoveri (il rischio maggiore di finire in ospedale riguarda le persone non vaccinate) che ha portato a una nuova pressione sul sistema sanitario nazionale e sugli operatori sanitari che vi lavorano.
In base all’ultimo monitoraggio di AGENAS, la percentuale di posti nei reparti di area non critica occupati da pazienti COVID-19 è salita al 30% (con la Valle d'Aosta arrivata al 57%), mentre la percentuale di terapie intensive occupate da pazienti positivi al nuovo coronavirus risulta stabile da diversi giorni al 18% (con diverse Regioni che superano la soglia del 20%). È importante specificare che, come spiegato dalla stessa AGENAS, queste percentuali si riferiscono solo ai pazienti COVID-19 e non considerano tutti gli altri ricoverati presenti in ospedale per altri motivi. Questo significa ad esempio che se i pazienti COVID-19 occupano al momento il 18% dei posti di terapia intensiva, non vuol dire che il restante 82% sia libero.
Come abbiamo visto in precedenza, però, e come sottolineato anche da Nino Cartabellotta, presidente della Fondazione GIMBE, in un'intervista a RaiNews, per capire le complesse dinamiche della pandemia non bisogna limitarsi a osservare giornalmente i dati dei ricoveri in area medica e nelle terapie intensive: «In una pandemia – afferma Cartabellotta – bisogna guardare anche allo “stato di salute” dei servizi sanitari territoriali e ospedalieri, perché il loro sovraccarico rallenta sino a ostacolare l’offerta di tutte le prestazioni, sia quelle necessarie a fronteggiare la pandemia, sia quelle destinate a pazienti non Covid». Nella riunione della Cabina di regia del governo italiano sull’epidemia di COVID-19 tenutasi lo scorso 24 dicembre, si era registrata infatti la preoccupazione per la forte crescita dei nuovi casi e per “il costante aumento del tasso di occupazione dei posti letto in terapia intensiva e nelle aree mediche” che stava imponendo “una revisione organizzativa delle prestazioni assistenziali erogate a favore dei pazienti COVID-19” a discapito delle normali attività per tutti gli altri pazienti. “L’attuale trend epidemiologico – si legge nel verbale della riunione – sta comportando in molte Regioni la necessità di dedicare posti letto aggiuntivi per la cura di pazienti affetti dalla malattia COVID-19, con contestuale contrazione di altri servizi assistenziali”. A poco meno di un mese da quella riunione, questa problematica nell'erogazione dei servizi sanitari si è radicalizzata maggiormente, come testimoniato dalle associazioni di categoria dei lavoratori impegnati negli ospedali.
L’11 gennaio, il presidente della Confederazione Oncologi Cardiologi Ematologi (FOCE) ha avvertito come la situazione negli ospedali sia ritornata critica: «Sono trascorsi due anni di pandemia senza individuare adeguate soluzioni per garantire l’assistenza ai pazienti più fragili come quelli oncologici, cardiologici e ematologici. Siamo molto preoccupati per il blocco, di fatto, dell’attività chirurgica programmata, determinato dalla nuova ondata pandemica causata dalla variante Omicron. Questa paralisi rischia di provocare gravi danni ai nostri pazienti, che sono circa 11 milioni in Italia. Ricordiamo infatti che il rinvio degli interventi chirurgici può favorire lo sviluppo di tumori in fasi più avanzate, con minori possibilità di guarigione».
Negli stessi giorni il presidente della Società Italiana di Chirurgia (SIC), Francesco Basile, ha espresso forte preoccupazione per il quadro creatasi: «Posti letto di chirurgia dimezzati, blocco dei ricoveri in elezione, terapie intensive riconvertite per i pazienti COVID, infermieri e anestesisti delle sale operatorie trasferiti ai reparti COVID. In questo modo l’attività chirurgica in tutta Italia è stata ridotta nella media del 50% con punte dell’80%, riservando ai soli pazienti oncologici e di urgenza gli interventi. Ma spesso non è possibile operare neanche i pazienti con tumore perché non si ha la disponibilità del posto di terapia intensiva nel postoperatorio. Ci avviamo verso la stessa situazione del 2020». Basile ha inoltre aggiunto che nel 2021 non si è riusciti a «smaltire le liste di attesa accumulate nel 2020 per patologie chirurgiche in elezione, e ciò anche se in molte Regioni, così come in Sicilia dove lavoro, si sono organizzate sedute operatorie aggiuntive su specifici progetti. Adesso le liste di attesa torneranno ad allungarsi a dismisura».
«Quello che stiamo osservando oggi è che si chiudono i reparti normali e si aprono i reparti Covid, perché le persone, gli operatori sanitari, sono sempre quelli, non è che li possiamo raddoppiare. La realtà è che oggi siamo vicini a un picco e come sempre gli ospedali sono sotto pressione», ha dichiarato Filippo Anelli, presidente della Federazione Nazionale degli Ordini dei Medici Chirurghi e degli Odontoiatri (FNOMCEO). «Cambiare un reparto – continua Anelli – significa metterci tempo, per tornare alla normalità ci vorrà altro tempo: questo incide su tutti i pazienti normali, non Covid. Non so più come dobbiamo dirla questa cosa: nel 2020 abbiamo avuto 30mila morti in più. Non legati al Covid, non legati alle patologie ordinarie, ma in più: non ce li aspettavamo. E questo perché abbiamo dovuto chiudere gli ospedali, aprire nuovi reparti Covid. Credo che la responsabilità oggi di chi gestisce il Servizio Sanitario Nazionale – e i medici continuano a dirlo in maniera chiara – è che bisogna provare a trovare una normalità per dare sicurezza e certezza delle cure. A tutti. Covid e non Covid».
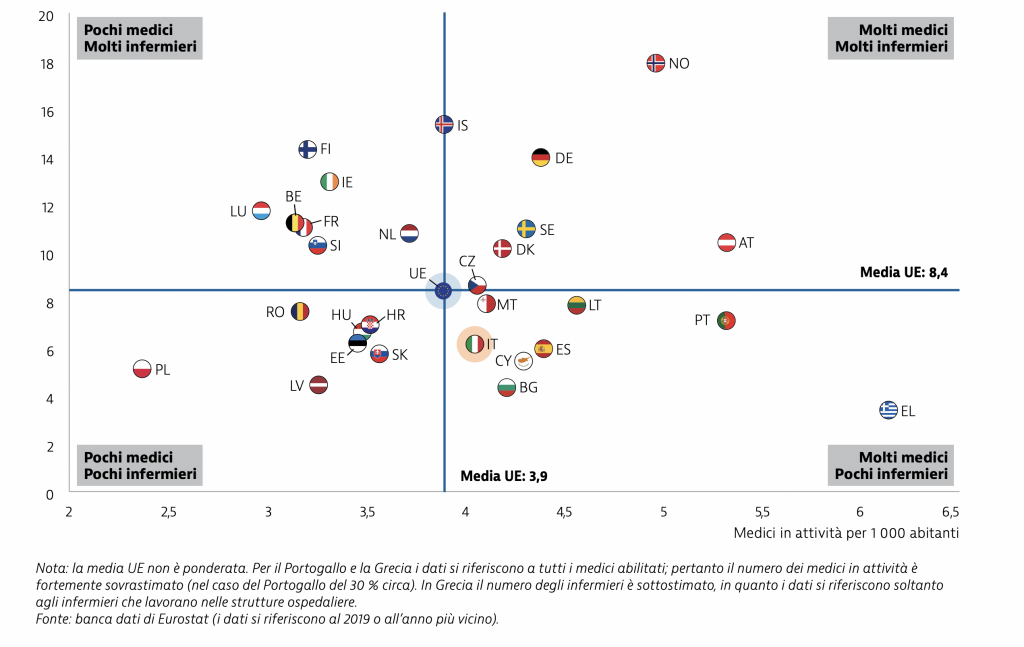
Sovraccarichi e ritardi nel sistema sanitario vengono inoltre affrontatati dagli operatori del settore tra mancanza strutturale di personale e forte stress psicologico e fisico. Secondo una recente analisi pubblicata dalla Commissione europea ed elaborata da esperti dell'OCSE e dell'Osservatorio europeo sui sistemi e le politiche sanitarie, la pandemia in Italia “ha portato alla luce importanti debolezze strutturali, e in particolare gli anni di limitati investimenti nel personale sanitario e nel sistema informativo sanitario”. "Il numero totale di medici in Italia – si legge – è leggermente superiore alla media UE. Tuttavia si osserva un calo del numero di medici che esercitano negli ospedali pubblici e in qualità di medici di base”. L’avvertimento degli analisti è che “se gli attuali criteri di accesso alla formazione specialistica dovessero rimanere invariati, con l’aumentare dell’età media dei medici italiani negli anni a venire si prevede una carenza significativa di personale, soprattutto in alcune discipline di specializzazione e in medicina generale”. Per quanto riguarda poi gli infermieri, “l’Italia ne impiega meno rispetto a quasi tutti i paesi dell’Europa occidentale e il loro numero (6,2 per 1000 abitanti) è inferiore del 25 % alla media UE”. Anche in questo caso “vista la diminuzione del numero di infermieri laureati dal 2014, le carenze di personale in questo settore sono destinate ad aggravarsi in futuro”.
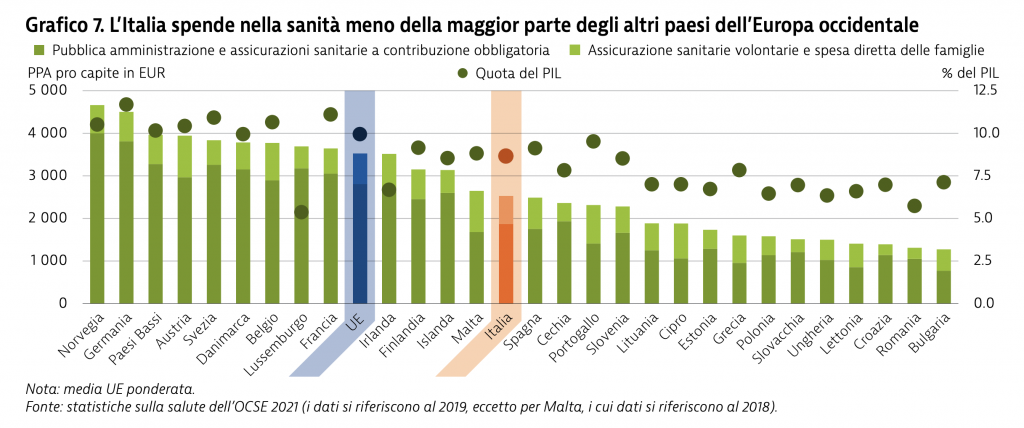
Gli analisti scrivono che “nel decennio precedente l’epidemia COVID-19, la spesa sanitaria in Italia era aumentata in modo contenuto. Nel 2019 la spesa sanitaria è stata nettamente inferiore alla media UE, sia a livello pro capite che in percentuale del PIL”. Poi “in risposta all’epidemia COVID-19 il governo italiano ha stanziato ulteriori finanziamenti per 3,7 miliardi di EUR nel 2020 e 1,7 miliardi di EUR nel 2021 per il sistema sanitario, un aumento del 3,3 % e dell’1,7 % rispetto al piano di finanziamento originario”. A questi si sono aggiunte risorse stanziate dal Ministero della Salute per creare ulteriori posti letto, per l’assistenza specializzata e per il personale e nuove assunzioni.
A giugno 2021 poi è stato approvato dalla Commissione Ue il Piano nazionale di ripresa e resilienza (PNRR) italiano finanziato dall’Unione europea: i fondi stanziati per potenziare il Sistema sanitario nazionale (Ssn) sono stati 15,6 miliardi di euro. A dicembre il ministro della Salute, Roberto Speranza, ha detto che è necessario «iniziare a mettere a terra la Sanità del futuro e il Pnrr serve a questo. Dobbiamo investirli bene, essere veloci e fare le scelte giuste. Siamo fiduciosi di poter rispettare tutte le scadenze».
Per affrontare nuove future pandemie è però anche necessaria una riforma strutturale dell’assistenza sanitaria non solo nazionale, ma anche globale. Al riguardo Hans Henri P. Kluge, direttore regionale dell'OMS per l'Europa, ha dichiarato: «Non possiamo permettere che un'altra pandemia metta il mondo in ginocchio e dobbiamo fare tutto ciò che è in nostro potere per evitare che una catastrofe della stessa portata si ripeta. Chiediamo un'azione a tutti i livelli della società: per riparare le società fratturate, per salvaguardare la salute del pianeta, per l'innovazione e gli investimenti nei sistemi sanitari e per una migliore governance europea e globale. Un ostacolo significativo è stata la riluttanza da parte dei governi a condividere poteri decisionali o a concordare accordi di governance condivisa a beneficio di tutti. È tempo di imparare alcune lezioni importanti per non commettere più gli stessi errori».
Foto di Alberto Giuliani, CC BY-SA 4.0, via Wikimedia Commons