Test, tracciamenti, trattamenti: criticità e ritardi della Fase 2
18 min letturaDopo circa due mesi di lockdown, l'Italia, lo scorso 4 maggio, è entrata nella cosiddetta 'Fase 2'. In questo approfondimento abbiamo cercato di capire come governo e Regioni si sono preparati all'avvio di questa nuova fase, quali decisioni e misure sono state prese per intercettare sul nascere possibili nuovi focolai e a che punto sono oggi questi strumenti di difesa per evitare un ritorno alla 'Fase 1' e affrontare una eventuale seconda ondata.
Quello che emerge è che se da una parte è stato delineato un complesso sistema di monitoraggio dell'epidemia, dall'altro risultano ancora mancanze, ritardi e criticità, dovuti anche al complicato rapporto tra Stato e regioni in atto.
Cosa prevedono le linee guida del Ministero della Salute sul monitoraggio della ‘Fase 2’
I risultati del primo rapporto di monitoraggio e le criticità emerse
‘Fase 2’, come si stanno muovendo governo e regioni
Gli impegni del governo
Cosa prevedono le linee guida del Ministero della Salute sul monitoraggio della ‘Fase 2’
In vista dell’allentamento graduale delle misure di distanziamento a partire dal 4 maggio scorso, il Ministero della Salute il 30 aprile ha firmato un decreto con cui vengono definiti i criteri dell’attività di monitoraggio del rischio sanitario nel paese.
L’obiettivo è quello “di proteggere la popolazione (...) e di mantenere un numero di casi di infezione limitato e comunque entro valori che li rendano gestibili da parte dei servizi sanitari del Paese”. Per questo motivo, con l’inizio della ‘Fase 2’, spiega il Ministero, sono necessari l’implementazione e il rafforzamento di “un sistema di accertamento diagnostico, monitoraggio e sorveglianza di SARS-CoV-2, dei casi confermati e dei loro contatti al fine di intercettare tempestivamente eventuali focolai di trasmissione del virus e del progressivo impatto sui servizi sanitari”.
Per realizzare questo monitoraggio vengono stabiliti 21 indicatori (alcuni opzionali) “con valori di soglia e di allerta che dovranno essere monitorati, attraverso sistemi di sorveglianza coordinati a livello nazionale, al fine di ottenere dati aggregati nazionali, regionali e locali”.
Questi 21 indicatori sono suddivisi in tre gruppi: sei indicatori si riferiscono alla qualità del monitoraggio, altri sei alla capacità di accertamento diagnostico, di indagine e gestione dei contatti e, infine, nove indicatori si concentrano sulla stabilità di trasmissione dell’epidemia e sulla tenuta dei servizi sanitari. In quest’ultimo gruppo viene considerato il numero di riproduzione netto Rt che indica il tasso di contagiosità dopo l'applicazione del lockdown ed è ritenuto dallo stesso Istituto superiore di sanità una grandezza fondamentale per capire l’andamento del contagio sul territorio. R0, il numero di riproduzione di base, si riferiva invece al tempo zero dell’epidemia, quando cioè non era ancora intervenuta alcuna misura di contenimento, si legge su E&P, la rivista dell'associazione italiana di epidemiologia.
Nel decreto viene specificato che Rt verrà calcolato "sulla base della sorveglianza integrata ISS (si utilizzeranno due indicatori basati sulla data dell’inizio dei sintomi e su quella di ospedalizzazione del paziente)". Più questa stima sarà inferiore a 1, più velocemente il numero di nuove infezioni tenderà a diminuire. Questo indice però, bisogna ricordare, fotografa non la situazione attuale dell’epidemia, ma quella di almeno due/tre settimane prima. Questo a causa di diversi fattori: "Per via del tempo di incubazione della malattia (fino a 14 giorni) e dei tempi intercorsi tra l’inizio dei sintomi, la ricerca di assistenza medica e il completamento dei test di laboratorio".
Per questi indicatori vengono definite delle soglie che hanno lo scopo di monitorare due criteri principali:
1) Il mantenimento di un numero di nuovi casi di infezione da SARS-CoV-2 stabile, oppure un aumento limitato nel numero di casi nel tempo e nello spazio, che possa essere indagato in modo adeguato e contenibile con misure di controllo locali.
2) Il mantenimento o la riduzione del numero di casi di trasmissione in strutture che ospitano persone vulnerabili (cluster in ospedali, residenze sanitarie assistenziali (RSA), altre strutture assistenziali, case di riposo ecc.) e assenza di segnali di sovraccarico dei servizi sanitari.
Il decreto identifica anche “i valori di allerta” che segnalano, in base al rischio, se rivedere o meno le misure sulle riaperture e la fase di gestione dell’epidemia. Il rischio verrà definito “come la combinazione della probabilità e dell’impatto di una minaccia sanitaria”, costituita “dalla trasmissione non controllata e non gestibile di SARS-CoV-2”. Se la classificazione segnalerà un rischio moderato o alto o, ancora, molto alto, in un preciso territorio del paese, il decreto prevede “una rivalutazione e validazione congiunta con la Regione interessata”. Nel caso in cui, anche dopo questa ulteriore valutazione, il rischio si confermi di nuovo alto o molto alto, oppure “moderato ma non gestibile con le misure di contenimento in atto”, quest’ultime verranno rivalutate in accordo con la Regione. Se poi, non sarà possibile una valutazione secondo queste modalità, il provvedimento stabilisce che questa mancanza “costituirà di per sé una valutazione di rischio elevata, in quanto descrittiva di una situazione non valutabile e di conseguenza potenzialmente non controllata e non gestibile”.
Una classificazione aggiornata di questo rischio per ciascuna Regione deve avvenire almeno ogni settimana. A raccogliere le informazioni necessarie è il Ministero della Salute, con un’apposita cabina di regia, composta dalle regioni e dall’Istituto superiore di sanità (ISS). Le singole regioni inseriscono i propri dati relativi al contagio in una piattaforma apposita e dopo un processo di elaborazione e analisi da parte dell’ISS, e successiva validazione della cabina, vengono condivisi i report di monitoraggio.
Il Ministero della Salute stabilisce anche che la ricerca e la gestione dei contatti delle persone risultate positive, per essere condotta in modo efficace, deve prevedere "un adeguato numero di risorse umane, quali operatori sanitari e di sanità pubblica, personale amministrativo e, ove possibile, altro personale già presente nell’ambito dei Servizi (...) dei Dipartimenti di Prevenzione”. Secondo le stime del Centro europeo per la prevenzione e il controllo delle malattie (CEPCM) per garantire in modo ottimale questa attività “dovrebbero essere messe a disposizione nelle diverse articolazioni locali non meno di 1 persona ogni 10.000 abitanti" per svolgere le attività di indagine epidemiologica, il tracciamento dei contatti, il monitoraggio dei quarantenati, l’esecuzione dei tamponi, il raccordo con l’assistenza primaria e l'inserimento tempestivo dei dati nei diversi sistemi informativi. Il Ministero specifica infine che è anche necessario “provvedere a un’appropriata formazione del personale e garantire (...) il mantenimento dei livelli di erogazione dei rimanenti ordinari servizi”.
In sintesi, spiega Silvio Brusaferro, presidente dell’Istituto superiore di sanità (ISS), in audizione in Commissione Affari sociali alla Camera dei Deputati lo scorso 7 maggio, la ‘Fase 2’ «si può articolare, dal punto di vista sanitario, su tre gambe»: «La prima è quella del monitoraggio stretto, cioè poter avere continuamente un monitoraggio di quanto avviene a livello nazionale, soprattutto a livello regionale, in modo da intercettare precocemente eventuali focolai che possano facilitare la diffusione del virus; la seconda gamba è quella di garantire una serie di servizi e di strutture per far fronte alle esigenze delle persone che sono affette da questo tipo di infezione. Parallelamente in questa fase è anche importante che le funzioni base, quelle preesistenti e tipiche dei servizi sanitari, vengano garantite».
I risultati del primo rapporto di monitoraggio e le criticità emerse
Riguardo però a questo sistema di monitoraggio, emergono diverse problematiche e criticità legate alle tempistiche di raccolta dei dati e ai parametri decisi per classificare la diffusione dell’epidemia sul territorio italiano.
Il primo report (che si riferisce alla settimana dal 4 al 10 maggio) viene pubblicato sabato 16 maggio, lo stesso giorno in cui il presidente del Consiglio tiene una conferenza stampa per annunciare le nuove aperture della ‘Fase 2’ previste a partire dal lunedì successivo.
Pubblicato il 1° report del nuovo sistema di monitoraggio della pandemia in Italia realizzato con l'@istsupsan.
Il Ministro @robersperanza :
"Il monitoraggio territorio per territorio è uno strumento fondamentale per la gestione della #fase2". https://t.co/HNspSFOAqh#COVID19— Ministero della Salute (@MinisteroSalute) May 16, 2020
Il rapporto indica che in quella settimana in 18 regioni su 21 esiste una bassa probabilità di aumento di trasmissione del virus e un basso impatto sui servizi assistenziali. Mentre in tre regioni – Molise, Umbria e Lombardia – viene individuato un “rischio moderato”. Questa classificazione viene però criticata dalla governatrice umbra, Donatella Tesei, che parla di «un danno d’immagine ingiusto». Il problema, secondo Tesei, sta nel «famigerato indice Rt che adotta un meccanismo di confronto dei numeri dei contagi settimanali che va a penalizzare proprio le regioni che sono nella fase di coda del contagio, che hanno numeri bassi in termini assoluti, ma che appaiono alti in termini percentuali». Posizione ribadita anche in una lettera inviata dalla direzione regionale sanitaria all’Istituto superiore di sanità in cui si legge che risulta “poco appropriato mettere sullo stesso livello nell’algoritmo di assegnazione il valore dell’indicatore Rt con regioni con un numero esiguo o nullo di casi, come l’Umbria, con altre con un gran numero di casi”. Stessa critica è arrivata anche dalla Valle d’Aosta che, nel monitoraggio della settimana successiva (dall’11 maggio al 17), ha visto il suo indice Rt stimato sopra 1, mentre è sceso quello di Umbria, Molise e Lombardia.
Riguardo proprio a questo indice, l’Istituto superiore di sanità, in una nota, ha confermato che “anche piccole oscillazioni nei numeri, dovute verosimilmente ad un aumento dei tamponi eseguiti, possono comportare variazioni in singoli parametri particolarmente sensibili quali appunto l’Rt”. Ma “tali variazioni possono, paradossalmente, essere la conseguenza di un miglioramento della copertura dei sistemi di sorveglianza e pertanto segnalano la capacità dei Sistemi Sanitari Regionali di intercettare i casi e di adottare le misure adeguate per limitare la trasmissione del contagio”. In questo senso, continua l’ISS, “vanno lette le informazioni ed eventuali situazioni analoghe che potrebbero verificarsi nelle prossime settimane in altri contesti regionali. Pertanto, il movimento di un singolo indicatore è un segnale che va interpretato con cautela in regioni comunque caratterizzate da un basso numero complessivo di casi”. I dati riportati nei report di monitoraggio settimanali, perciò, conclude l’Istituto superiore di sanità, “non possono e non debbono essere interpretati come una pagella e soprattutto vanno letti nel loro insieme come una fotografia della situazione e della capacità di risposta”.
Il report ha ricevuto critiche anche sulla sua utilità nell’intercettare un aumento di contagi in tempo. Nel documento viene specificato che per quanto riguarda l’aumento di trasmissione del virus e l’impatto di COVID-19 sui servizi assistenziali, la situazione mostrata è quella di circa 2-3 settimane prima e “quindi nella fase conclusiva di un periodo prolungato di lockdown”. Questo significa che la fotografia scattata dal primo rapporto del 16 maggio non è utile per capire gli effetti dell’inizio della cosiddetta ‘Fase 2’, con le prime graduali riaperture del 4 maggio.
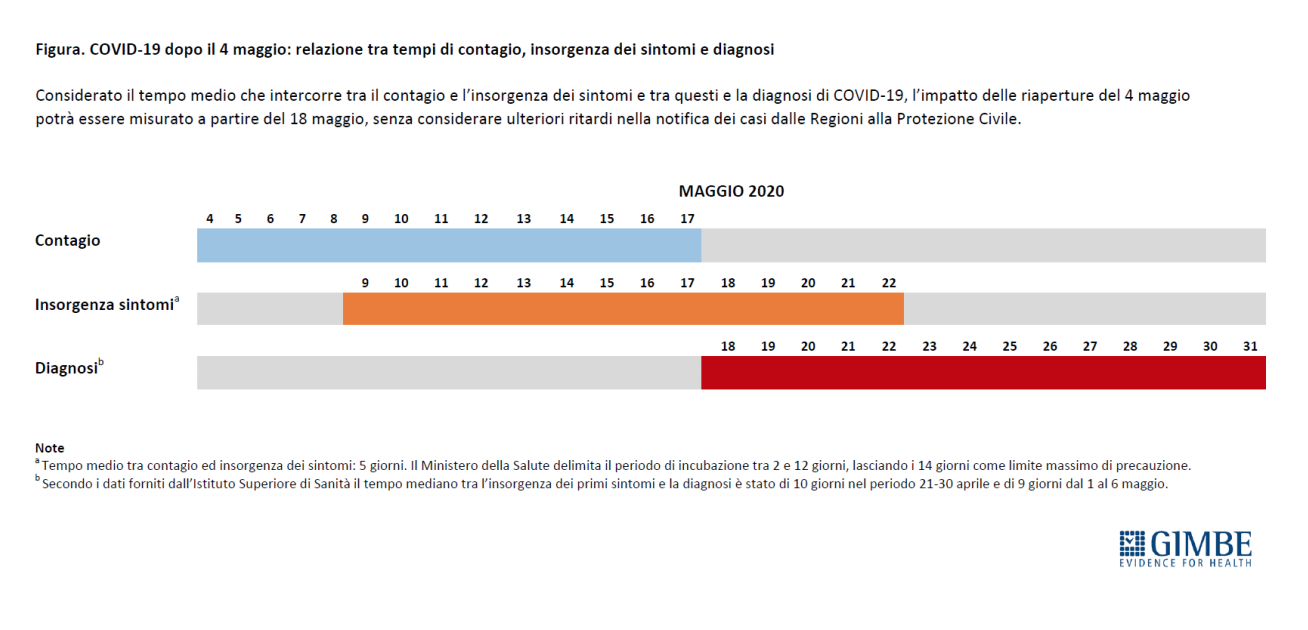
In Germania, invece, si legge su 24+, viene fornita dal Robert Koch Institute, sulla base del Nowcasting, una “stima, aggiornata quotidianamente, del valore di riproduzione (R) dipendente dal tempo (t)” con un ‘ritardo’ di quattro giorni e non di due/tre settimane. Le criticità nelle tempistiche delle analisi in Italia nascono, continua l’analisi del Sole 24 Ore, principalmente da due fattori: “1) Il tempo di raccolta e di invio dei dati, che dalle regioni vengono trasmessi all’Istituto superiore di sanità con troppa lentezza. 2) La quantità dei dati utilizzabili ai fini dell’elaborazione: per calcolare il valore di Rt è indispensabile conoscere la «data di inizio sintomi dei casi», come scrive l’Iss”. Un parametro dettagliato, quest’ultimo, che le stesse regioni hanno definito difficile da avere. Problematica emersa nello stesso report, dove si avverte che per quanto riguarda l’aumento di trasmissione del virus e l’impatto sui servizi assistenziali “permangono alcune fragilità nella settimana dal 4 al 10 maggio” perché quattro regioni non sono riuscite a fornire dati completi. In particolare, si legge che “pur non raggiungendo il valore soglia del 50% della completezza della disponibilità dei dati sulla data dell’inizio sintomi, hanno raggiunto almeno il 30% permettendo quindi una valutazione (...)”.
Così, secondo l’epidemiologo Enrico Bucci, il calcolo dei dati finora disponibili “si riferisce a un tempo remoto a quello che ci servirebbe” per comprendere l’andamento dell’epidemia sul territorio italiano. Per questo motivo, conclude l'esperto, nel monitoraggio epidemiologico della ‘Fase 2’ si sta andando avanti a fari spenti.
Sulle criticità legate alla raccolta e alla trasmissione dei dati, l’Istituto superiore di sanità, ha risposto che è in corso un «continuo miglioramento» da parte delle regioni. Patrizio Pezzotti, direttore del reparto di epidemiologia dell’Istituto superiore di sanità intervistato da il Bo live, il giornale dell'Università di Padova, afferma: «Partendo, il sistema ha avuto delle difficoltà operative, come può capitare. Non ci sono particolari responsabilità da parte di nessuno, i tempi di risposta richiesti sono stati molto brevi ed interagire con 21 realtà diverse (19 regioni e due province autonome) non è facile (...)». Sulla capacità di poter monitorare in maniera tempestiva l’andamento epidemico sul territorio italiano, Pezzotti specifica: «Sicuramente sta cambiando rapidamente, le risorse che sono state messe a disposizione in questi giorni anche dal nuovo decreto dovrebbero aiutare i servizi ad avere personale e le regioni a organizzarsi, da questo punto di vista sono ottimista. In ogni caso, il monitoraggio può aiutare a limitare la diffusione dell’epidemia solo se ci sono i comportamenti corretti. Se i comportamenti non sono corretti il rischio che ci sia un aumento dei contagi in diverse regioni è verosimile. (...) L’epidemia purtroppo non è finita ed è un problema se passa un messaggio, anche sui giornali, diverso da questo».
In attesa di un vaccino o di un terapia, però, sottolinea il Bo live, oltre ai comportamenti responsabili dei cittadini è importante che anche lo Stato e le regioni facciano la loro parte, organizzando un sistema di monitoraggio dell’epidemia, di tracciamento dei casi e di trattamento della malattia che funzioni al meglio.
‘Fase 2’, come si stanno muovendo governo e regioni
Tra i 6 criteri elencati a metà aprile dall’Organizzazione mondiale della sanità (OMS), da tenere in considerazione in vista della riduzione graduale di misure di lockdown, c’è anche quello in cui si afferma che il sistema sanitario debba essere in grado di “rilevare, testare, isolare e trattare ogni caso di persona infetta e di tracciare ogni suo contatto”. Si tratta della strategia delle cosiddette “tre T” (test: testare, trace: tracciare, treat: trattamento), ritenuta di fondamentale importanza da esperti e autorità sanitarie per ridurre il rischio di risalita del contagio.
Pochi giorni dopo la pubblicazione del decreto del 30 aprile del Ministero della Salute, il chimico e divulgatore scientifico Dario Bressanini nel suo blog su Le Scienze, scrive che la norma stabilisce degli indicatori da valutare, ma che quello che è importante è che “vengano messe in atto delle azioni (centrali e locali) per poter effettivamente soddisfare quegli indicatori”.
Proprio il rafforzamento della strategia delle 3 T (ma non solo) viene richiesto dall’Associazione italiana di epidemiologia (AIE) in una lettera al governo Conte in vista delle riaperture di maggio: “Ciò richiede un massiccio e tempestivo investimento sul potenziamento dei laboratori addetti alla diagnostica virologica (strumentazioni, reagenti, personale e formazione) che deve ispirarsi per tempestività e determinazione a quello messo in atto per l’adeguamento della rete ospedaliera, anche dal punto di vista del governo della procedura che non può che essere centralizzata nelle funzioni della Protezione Civile, per assicurare analoghi livelli nelle capacità diagnostiche sul territorio nazionale”. L’AIE chiede anche che i tempi di raccolta e la trasmissione dei dati siano minimizzati.
Negli stessi giorni, la stessa osservazione arriva da Gianni Rezza, direttore del dipartimento malattie infettive dell’Istituto superiore di sanità, intervistato da Scienza in Rete: «Se da un lato le strutture ospedaliere sono state adeguate con la creazione degli ospedali COVID e l’aumento delle terapie intensive, dall’altro vanno ancora rafforzate le strutture territoriali. Nella Fase due molto si gioca sul contact tracing: bisogna identificare i casi precocemente, testarli, rintracciare i loro contatti e possibilmente testare anche i contatti». Per questo motivo, spiega ancora Rezza, «i medici di base, i dipartimenti di prevenzione sul territorio diventano allora fondamentali per identificare i focolai e contenerli, altrimenti l’epidemia riparte, magari in forme diverse ma comunque pericolose. Ci vuole personale nuovo e addestrato, so che i fondi già ci sono».
Su tutti questi aspetti, però, secondo diversi analisti, l’Italia è entrata nella ‘Fase 2’ non preparata. Il virologo e consulente del ministro della Salute, Walter Ricciardi, in un’intervista a Repubblica rilasciata il giorno antecedente la prime aperture del 4 maggio, elenca le mancanze: «Ad esempio la app non è pronta e non sono stati ancora rafforzati i dipartimenti di prevenzione. Si tratta dei due strumenti necessari per fare il tracing, cioè per individuare i malati e soprattutto i loro contatti a rischio. E poi non c'è ancora l'uso esteso e mirato dei test. È vero, si fanno più tamponi ma non in tutte le regioni, in questa attività bisogna crescere. (...)».
Due settimane dopo, la situazione non sembra sia migliorata in maniera decisiva. In Italia in media il numero dei test diagnostici molecolari fatti ogni giorno è aumentato dall’inizio dell’epidemia a oggi. Siamo passati da poche migliaia a oltre 60mila giornalieri, per un totale quasi 3 milioni e mezzo di test effettuati.
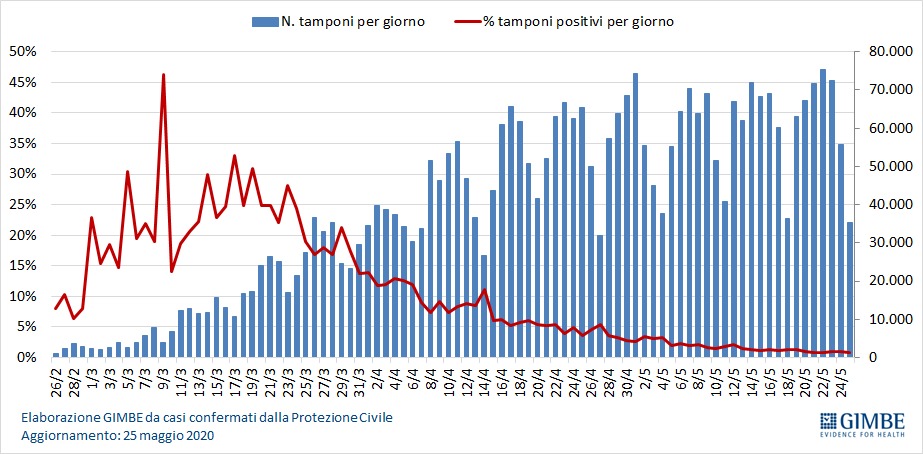
C’è però da fare una precisazione. Il numero dei tamponi non corrisponde a quello delle persone testate. Questo perché, ad esempio, alle persone “guarite” vengono eseguiti due tamponi. Il dato delle persone effettivamente testate in Italia è stato fornito solo recentemente dalla Protezione civile e al 25 maggio corrisponde a 2.219.308 persone testate.
Nella ‘Fase 2’ però la strategia che guida i test in Italia è rimasta quella pensata nella ‘Fase 1’, denuncia la Fondazione GIMBE: “Le indicazioni all’uso dei tamponi rimangono quelle ministeriali del 20 marzo e del 3 aprile che raccomandano di eseguirli prioritariamente ai casi sintomatici/paucisintomatici (ndr, cioè con sintomi molto lievi), ai contatti a rischio sintomatici e agli operatori sanitari e agli ospiti di residenze per anziani: in altre parole la Fase 2 è partita senza definire una nuova policy nazionale per l’esecuzione dei tamponi”. Inoltre, anche il numero delle persone testate ogni giorno per nuovi casi nella fase post lockdown è rimasto più o meno lo stesso (cioè, 30-40mila), rispetto alla fase precedente. La richiesta è di potenziare e implementate la strategia di tamponi, prevedendo anche una mirata estensione per individuare i soggetti asintomatici.
Il dato dei test va inoltre scomposto a livello regionale. Proprio per valutare “la reale propensione di una Regione all’attività di testing e tracing”, GIMBE ha realizzato un’analisi che ha preso in considerazione le settimane dal 23 aprile al 20 maggio e solo i tamponi “diagnostici” e non quelli “di controllo”.
Questi i risultati: a) “In Italia sono stati effettuati 1.658.468 tamponi di cui il 38,3% ‘di controllo’ e il 61,7% ‘diagnostici’: su questi le differenze regionali sono notevoli, si va dal 34,1% di tamponi "diagnostici" della Campania al 98,2% della Calabria. b) “A fronte di una media nazionale di 61 tamponi diagnostici/die per 100.000 abitanti, le regioni hanno una propensione al testing molto eterogenea e non sempre correlata alla situazione epidemiologica: il range varia dai 18 della Puglia ai 168 della Valle D’Aosta”.
#coronavirus #fase2: nelle ultime 4 settimane in media 61 #tamponi al giono per 100.000 abitanti con enormi variabilità regionali.
Con questi numeri testing & tracing inadeguati per una precoce identificazione e isolamento (treatment) dei casi asintomatici.#Covid_19 pic.twitter.com/o549J0czaq— Nino Cartabellotta (@Cartabellotta) May 21, 2020
c) “Confrontando il periodo 7-20 maggio ('Fase 2' già avviata) con le due settimane precedenti, 12 regioni fanno registrare incrementi e 9 regioni riduzioni nel numero medio giornaliero di tamponi diagnostici per 100.000 abitanti”.
#coronavirus: @GIMBE confronta #tamponi diagnostici periodo 7-20 maggio (#fase2 avviata) con le 2 settimane precedenti.
Solo Provincia di Trento e Valle d'Aosta hanno potenziato in maniera consistente strategie di testing.
Dati Puglia e Lazio condizionati da ricalcoli (vedi nota) pic.twitter.com/Q0LUJ5JKv7— Nino Cartabellotta (@Cartabellotta) May 21, 2020
Per Nino Cartabellotta, medico e presidente GIMBE, questi dati evidenziano come «il numero di nuovi casi sarebbe direttamente influenzato dal numero dei tamponi eseguiti dalle regioni, che su questo in parte si mostrano restie, verosimilmente per il timore non dichiarato di veder aumentare troppo le nuove diagnosi che le costringerebbero ad applicare misure restrittive».
Altra criticità relativa ai test molecolari è quella della mancanza a livello nazionale (e internazionale) dei reagenti chimici necessari per avere il responso dei tamponi. Come spiegato al Post da Invitalia, l’agenzia nazionale per l'attrazione degli investimenti e lo sviluppo d'impresa, guidata dal commissario straordinario per l’emergenza Coronavirus Domenico Arcuri, a cui spetta anche il compito di procacciare rifornimenti di materiali e attrezzature sanitarie, “il problema è che ogni laboratorio di analisi dei tamponi ha i suoi macchinari, e a macchinari diversi corrispondono reagenti chimici diversi: «Di fatto gli approvvigionamenti sono di competenza regionale, perché è complicato comprare reagenti a livello nazionale per ogni macchinario diverso»”. Alcuni laboratori, inoltre, hanno riscontrato difficoltà nel reperire macchinari utili per processare i tamponi.
Come abbiamo visto in precedenza, il decreto del 30 aprile del Ministero della Salute prevede anche che il sistema di test e di tracciamento dei contatti per funzionare in modo efficace debba “prevedere un adeguato numero di risorse umane”, principalmente nei Dipartimenti di prevenzione, nel numero di non meno di 1 persona ogni 10.000 abitanti, cioè intorno alle 6 mila persone. Si tratta di figure specializzate che saranno impegnate nel tracciamento dei contatti, nel monitoraggio dei quarantenati, nell'esecuzione dei tamponi e che saranno anche fondamentali per rendere effettivamente utile l’app di contact tracing digitale, non ancora disponibile.
Su questo aspetto Quotidiano Sanità scriveva ai primi di maggio che sarebbe stato necessario “avviare tempestivamente un potenziamento proprio dei Dipartimenti di Prevenzione, in cui oggi lavorano complessivamente, secondo l’ultimo annuario del Ministero della Salute del personale del Servizio Sanitario Nazionale, approssimativamente 9.000 operatori con una carenza evidenziata, (prima del provvedimento del Ministro Speranza) (...) di oltre 5.000 tra medici igienisti, del lavoro, e professionisti della prevenzione”. In caso contrario, aveva sottolineato il presidente della Società italiana di igiene (SITI), ci sarebbe stato “inevitabilmente l’allentamento consequenziale di tutte le altre attività di Sanità Pubblica e Veterinarie” perché non ci sarebbero state le persone per fare entrambe le cose, intervenire su COVID-19 e portare avanti le normali attività dei servizi ordinari.
Anche in questo caso, si registrano criticità e ritardi rispetto all’avvio della ‘Fase 2’. Lidia Baratta su Linkiesta racconta che a oggi per raggiungere questi numeri “il cammino è lungo”: “L’Istituto superiore di sanità, intanto, – continua la giornalista – ha avviato il corso a distanza strutturato per un platea ampia di 20mila operatori sanitari da formare e impiegare nel tracciamento dei contatti e degli spostamenti. «Stiamo rispondendo a una emergenza da un punto di vista formativo, vista la carenza di assistenti sanitari e personale medico specializzato nei dipartimenti di prevenzione delle Asl», spiega Alfonso Mazzaccara, responsabile del servizio formazione dell’Iss”.
Altro tassello ritenuto importante in questa fase è l’assistenza domiciliare tramite le USCA (Unità speciali di continuità assistenziale), utili “anche per prevenire nuove situazioni di intasamento di ospedali e Pronto soccorso nel caso in cui nuovi ed estesi focolai epidemici dovessero riaccendersi sul territorio”, scrive Andrea Gagliardi su il Sole 24 Ore. Il decreto legge del 9 marzo stabilisce che le regioni avrebbero dovuto istituire, entro dieci giorni dall’entrata in vigore del provvedimento, “presso una sede di continuità assistenziale già esistente, una unità speciale ogni 50.000 abitanti per la gestione domiciliare dei pazienti affetti da COVID-19 che non necessitano di ricovero ospedaliero”. Le USCA sono state istituite a singhiozzo, a oggi esistono su tutto il territorio italiano ma con divergenze tra le regioni e coprono in totale il 43% della popolazione italiana, come riporta l’ottavo rapporto “Analisi dei modelli organizzativi di risposta al Covid-19” pubblicato dall’Alta Scuola di Economia e Management dei Sistemi Sanitari dell'Università Cattolica del Sacro Cuore il 21 maggio (su dati aggiornati al 19 maggio).

Gli impegni del governo
Il presidente del Consiglio Conte, durante l’informativa in Parlamento di giovedì 21 maggio, ha dichiarato che il governo, nell’avviare la 'Fase 2', non ha confidato soltanto nell’autodisciplina dei cittadini, ma ha anche definito «un articolato sistema di controllo degli andamenti epidemiologici, affidato alla ormai ricorrente formula del ‘testare, tracciare e trattare’».
Per il presidente del Consiglio l’Italia con i suoi oltre 3 milioni di test effettuati sarebbe il paese «al primo posto per numero di tamponi per abitante». Quest’ultima dichiarazione però non corrisponde al vero. Come ha verificato Pagella Politica, pur con una margine di imprecisione nella comparazione di questi dati, l’Italia non è in prima posizione. Il governo ha sottolineato comunque l’importanza di incrementare l’utilizzo dei test molecolari e per questo «lo scorso 11 maggio la struttura del Commissario Arcuri ha avviato una richiesta di offerta per kit e reagenti per permettere la somministrazione di ulteriori 5 milioni di test. Cinquantanove aziende nazionali e internazionali hanno presentato offerte per 95 tipologie di prodotti, che saranno verificati in tempi rapidissimi». Arcuri, durante una conferenza stampa del 23 maggio, ha dichiarato che l'«obiettivo è arrivare da 60mila a 100mila tamponi al giorno».
Il presidente del Consiglio ha parlato anche dei «test sierologici». Riguardo a questi test – utili in particolare per stabilire quanto il virus è circolato nella popolazione ma che a oggi non risultano affidabili al 100% e non garantiscono una “patente di immunità” –, Conte ha annunciato che da “lunedì 25 maggio partiranno test gratuiti su un campione di 150.000 cittadini, per esclusive finalità di ricerca scientifica”. Questa indagine arriva però circa venti giorni dopo la data promessa inizialmente, ossia il 4 maggio, l'inizio della 'Fase 2'. Nel frattempo, diverse regioni da metà mese hanno iniziato a effettuare test sierologici sul proprio territorio ognuna con metodologie differenti.
Passando alla seconda “T”, cioè al “tracciamento”, Conte si è limitato a ricordare come il governo abbia introdotto “una disciplina per realizzare l’app “Immuni”, in modo da garantire il pieno rispetto della privacy e della sicurezza dei cittadini (...)”. Questa app, secondo l’ultima dichiarazione del commissario straordinario all’emergenza «arriverà sul mercato a cavallo della fine del mese. (...) Non ci sarà alcun ritardo».
Infine, per quanto riguarda il “trattamento” dei pazienti COVID-19 il presidente del Consiglio ha dichiarato che questo «si fonda su un costante incremento della capacità ricettiva del nostro sistema sanitario»: «I posti letto in terapia intensiva sono pari a 7.864, con un incremento del 52% rispetto all’inizio dell’emergenza. Al contempo, i posti letto nei reparti di malattia infettiva e pneumologia sono pari a 28.299, con un incremento del 334%». Conte ha inoltre ricordato come nel "decreto Rilancio" – approvato dal Consiglio dei ministri lo scorso 13 maggio e pubblicato in gazzetta ufficiale il 20 maggio – è presente in prospettiva «uno stanziamento pari a 3,2 miliardi di euro per la sanità».
🚑Territorio,🏥ospedali,👩⚕️personale. Sono le 3 grandi aree di intervento del #DlRilancio Italia per la salute. Uno sforzo importante per l'emergenza #Covid19 con uno sguardo al futuro. Per una sanità più forte e più vicina.
Leggi di più⤵️https://t.co/B13SKXGDqJ#covid19 pic.twitter.com/yjidkFYItd
— Ministero della Salute (@MinisteroSalute) May 16, 2020
Nel dettaglio delle misure previste e dei relativi fondi, il Ministero della Salute ha spiegato che le risorse saranno impiegate, tra le altre cose, per potenziare “l’attività di sorveglianza attiva in tutte le regioni e le Province autonome a cura dei Dipartimenti di prevenzione”, “la funzionalità delle Unità speciali di continuità assistenziale (USCA), deputate al supporto dei servizi di assistenza domiciliare”, per rendere possibile “misure di isolamento domiciliare e di quarantena, o per ospitare pazienti dimessi dagli ospedali” in “immobili alternativi al domicilio privato” e per “ulteriori assunzioni” in ambito ospedaliero e del sistema sanitario nazionale.
Foto in anteprima via Ansa